印度 Rivaroxaban xarelto 利伐沙班片 拜瑞妥 拜利妥15mg
预防静脉血栓形成(VTE),择期髋关节或膝关节置换手术,成人深静脉血栓形成(DVT),降低急性DVT后DVT复发和肺栓塞(PE),非瓣膜性房颤,全身性栓塞,卒中栓塞
| 数量: | 库存 5441 件 |
通用名称:利伐沙班片
商品名称:拜瑞妥 xarelto
英文名称:Rivaroxaban tablets
汉语拼音:Lifashaban Pian
【拜瑞妥规格】
15mg 28片
【拜瑞妥这应症】
1.用于择期髋关节或膝关节置换手术成年患者,以预防静脉血栓形成(VTE)。
2.用于治疗成人深静脉血栓形成(DVT),降低急性DVT后DVT复发和肺栓塞(PE)的风险。
3.用于具有壹种或多种危险因素(例如:充血性心力衰竭、高血压、年龄≥75岁、糖尿病、卒中或短暂性脑缺血发作病史)的非瓣膜性房颤成年患者,以降低卒中和全身性栓塞的风险。
在使用华发林治疗控制良好的条件下,与华法林相比,利伐沙班在降低卒中及全身性栓塞风险方面的相对有效性的数据有限。
利伐沙班给药方式:
口服。
利伐沙班10mg可与食物同服,也可以单独服用。
利伐沙班15mg或20mg片剂应与食物同服。
预防择期髋关节或膝关节置换手术成年患者的静脉血栓形成
推荐剂量为口服利伐沙班10 mg,每日1次。如伤口已止血,首次用药时间应在手术后6~10小时之间。
对于接受髋关节大手术的患者,推荐治疗疗程为35天。
对于接受膝关节大手术的患者,推荐治疗疗程为12天。
如果发生漏服,患者应立即服用利伐沙班,并于次日继续每日服药壹次。
本品主要成份为利伐沙班
5-氯-氮-({(5S)-2-氧-3-[4-(3-氧-4-吗啉基)苯基]-1,3-唑烷-5-基}甲基)-2-噻吩-羧酰胺
化学结构式: 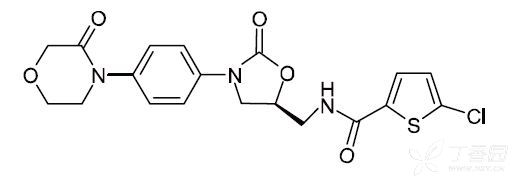
分子式:C19H18ClN3O5S
分子量:435.89
用于择期髋关节或膝关节置换手术成年患者,以预防静脉血栓形成(VTE)。
用于治疗成人深静脉血栓形成(DVT)和肺栓塞(PE),降低初始治疗6个月后深静脉血栓形成和肺栓塞复发的风险。(血流动力学不稳定PE患者参见[注意事项])
用于具有一种或多种危险因素(例如:充血性心力衰竭、高血压、年龄≥75岁、糖尿病、卒中或短暂性脑缺血发作病史)的非瓣膜性房颤成年患者,以降低卒中和全身性栓塞的风险。在使用华法林治疗控制良好的条件下,与华法林相比,利伐沙班在降低卒中及全身性栓塞风险方面的相对有效性的数据有限。
利伐沙班给药方式:
口服
利伐沙班10mg可与食物同服,也可以单独服用。
利伐沙班15mg或20mg片剂应与食物同服。
预防择期髋关节或膝关节置换手术成年患者的静脉血栓形成:
推荐剂量为口服利伐沙班10mg,每日1次。如伤口已止血,首次用药时间应在手术后6~10小时之间。
对于接受髋关节大手术的患者,推荐治疗疗程为35天。
对于接受膝关节大手术的患者,推荐治疗疗程为12天。
如果发生漏服,患者应立即服用利伐沙班,并于次日继续每日服药一次。
治疗DVT和PE,降低DVT和PE复发的风险
急性DVT或PE的初始治疗推荐剂量是前三周15mg每日两次,之后维持治疗及降低DVT和PE复发风险的剂量是20mg每日一次,如表1所示。
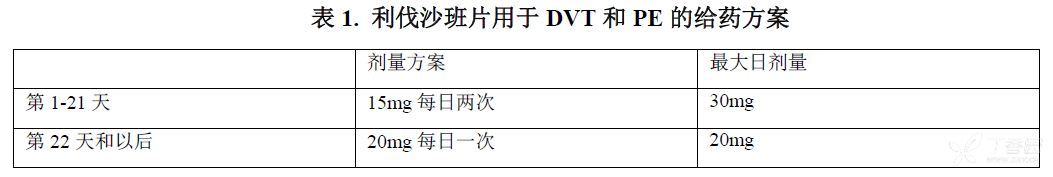
在谨慎评估治疗获益与出血风险之后,应根据个体情况确定治疗持续时间。应基于一过性危险因素(如:近期接受手术、创伤、制动)进行短期治疗(至少3个月),并应基于永久性危险因素或者特发性DVT或PE进行长期治疗。
如果在15mg每日两次治疗期间(第1-21天)发生漏服,患者应立即服用利伐沙班,以确保每日服用30mg利伐沙班。这种情况下可能需一次服用两片15mg片剂。之后,应依照用药建议继续接受常规的15mg每日两次给药。
如果在20mg每日一次治疗期间(第22天和以后)发生漏服,患者应立即服用利伐沙班,之后应依照推荐剂量继续接受每日一次给药。不应为了弥补漏服的剂量而在一日之内将剂量加倍。
用于非瓣膜性房颤成年患者,降低卒中和全身性栓塞的风险
推荐剂量是20mg每日一次,该剂量同时也是最大推荐剂量,对于低体重和高龄(>75岁)的患者,医师可根据患者的情况,酌情使用15mg每日一次。
在利伐沙班预防卒中和全身性栓塞的获益大于出血风险的情况下,应接受长期治疗(参见[注意事项])。
如果发生漏服,患者应立即服用利伐沙班,并于次日继续接受每日一次给药。不应为了弥补漏服的剂量而在一日之内将剂量加倍。
因手术及其他干预治疗而停药
如果为了降低手术或其他干预过程的出血风险而必须停止抗凝治疗,则必须在干预前的至少24小时停止使用利伐沙班,以降低出血风险。在决定是否将某个干预过程延迟至利伐沙班最后一次给药24小时后时,必须权衡出血风险的升高与干预治疗的紧迫性。考虑到利伐沙班起效快,在手术或其他干预过程之后,一旦确定已充分止血,应该立即重新使用利伐沙班。如果在手术干预期间或之后无法服用口服药物,考虑给予非口服抗凝剂。
给药选择
对于不能整片吞服的患者,可在服药前将10mg、15mg或20mg利伐沙班片压碎,与苹果酱混合后立即口服。在给予压碎的利伐沙班15mg或20mg片剂后,应当立即进食。
通过鼻胃管(NG)或胃饲管给药:当确定胃管在胃内的位置后,也可将10mg、15mg或20mg利伐沙班片压碎,与50mL水混合成混悬液,通过鼻胃管或胃饲管给药。由于利伐沙班的吸收依赖于药物释放的部位,应避免在胃远端给药,因为在胃远端给药可能会使药物吸收下降,从而降低药物的暴露量。在给予压碎的利伐沙班15mg或20mg片剂后,应当立即通过肠内营养方式给予食物。
压碎的10mg、15mg或20mg利伐沙班片在水或苹果酱中可稳定长达4小时。体外相容性研究表明,利伐沙班没有从混悬液中吸附至PVC或硅胶鼻胃管。
从维生素K拮抗剂(VKA)转换为利伐沙班
对降低卒中和全身性栓塞风险的患者,应停用VKA,在国际标准化比值(INR)≤3.0时,开始利伐沙班治疗。
对治疗DVT和PE,降低DVT和PE复发风险的患者,应停用VKA,在国际标准化比值(INR)≤2.5时,开始利伐沙班治疗。
将患者接受的治疗从VKA转换为利伐沙班时,INR值会出现假性升高,但并不是衡量利伐沙班抗凝活性的有效指标,因此,不建议使用INR来评价利伐沙班的抗凝活性。
从利伐沙班转换为维生素K拮抗剂(VKA)
利伐沙班转换为VKA期间可能出现抗凝不充分的情况。转换为任何其他抗凝剂的过程中都应确保持续充分抗凝作用。应注意利伐沙班可促进INR升高。
对于从利伐沙班转换为VKA的患者,应联用VKA和利伐沙班,直至INR≥2.0。在转换期的前两天,应使用VKA的标准起始剂量,随后根据INR检查结果调整VKA的给药剂量。患者联用利伐沙班与VKA时,检测INR应在利伐沙班给药24小时后,下一次利伐沙班给药之前进行。停用利伐沙班后,至少在末次给药24小时后,可检测到可靠的INR值。
从非口服抗凝剂转换为利伐沙班
对正在接受非口服抗凝剂的患者,非持续给药的(例如皮下注射低分子肝素),应在下一次预定给药时停用非口服抗凝剂,并于0~2小时前开始服用利伐沙班,持续给药的(例如普通肝素静脉给药),应在停药时开始服用利伐沙班。
从利伐沙班转换为非口服抗凝剂
停用利伐沙班,并在利伐沙班下一次预定给药时间时给予首剂非口服抗凝剂。
特殊人群
肾功能损害的患者
轻度肾功能损害(肌酐清除率CrCl:50-80mL/min)的患者,无需调整利伐沙班剂量。
中度(肌酐清除率30-49mL/min)或重度肾功能损害(肌酐清除率15-29 mL/min)患者,推荐下列剂量:
-用于治疗DVT和PE,降低DVT和PE复发的风险时:前三周,患者应接受15 mg每日两次。此后,推荐剂量为20mg ,每日一次。如果评估得出患者的出血风险超过DVT及PE复发的风险,必须考虑将剂量从20mg每日一次,降为15mg每日一次。使用15mg的建议基于PK模型,尚无临床研究。在CrCl<30mL/min的患者中应避免使用利伐沙班。
-用于非瓣膜性房颤成年患者以降低卒中和全身性栓塞风险时,推荐剂量为15mg每日一次。肌酐清除率<15mL/min的患者避免使用利伐沙班。
肝功能损害的患者
有凝血异常和临床相关出血风险的肝病患者,包括达到Child Pugh B级和C级的肝硬化患者,禁用利伐沙班。
性别
无需调整剂量。
接受心脏复律的非瓣膜性房颤成年患者需要心脏复律的患者可以开始或继续服用利伐沙班。对于既往未使用过抗凝剂治疗且接受经食道超声心动图(TEE)引导下的心脏复律治疗的患者,应至少在心脏复律前4小时开始服用利伐沙班,以保证充分抗凝。对于所有患者,在进行心脏复律之前应确认患者已经预先服用利伐沙班。对接受心脏复律的患者,在决定何时启动抗凝治疗及抗凝治疗的持续时间时,应考虑已有的指南推荐。
以下不良反应同时在本说明书的其他章节讨论:
-在非瓣膜性房颤患者中提前停药后卒中风险升高(参见[警示语]及[注意事项])
-出血风险(参见[注意事项])
-脊柱/硬膜外血肿(参见[警示语]及[注意事项])
临床试验
由于临床试验实施的条件不同,在一种药物的临床试验中观察到的不良反应发生率不能与在另一种药物的临床试验中观察到的发生率直接对比,且可能无法反映临床实践中观察到的发生率。
在针对已获批的适应症的临床开发期间,有16326名患者使用利伐沙班。包括7111名接受利伐沙班15mg或20mg口服,每日一次治疗,平均持续19个月(5558名持续12个月以及2512名持续24个月)以降低非瓣膜性房颤卒中及全身性栓塞风险的患者(ROCKET AF);4728名接受利伐沙班15mg口服,每日两次,持续三周,之后20mg口服,每日一次(EINSTEIN DVT、EINSTEIN PE)或接受20mg口服,每日一次(EINSTEIN Extension研究)以治疗DVT和PE,并降低DVT和PE复发风险的患者;4487名接受利伐沙班10mg口服,每日一次治疗以预防髋关节或膝关节置换手术后DVT的患者(RECORD 1-3)。
出血:
使用利伐沙班时最常见的不良反应为出血(参见[注意事项])。
用于非瓣膜性房颤成年患者,降低卒中和全身性栓塞的风险
在ROCKET AF试验中,与永久性停药相关的最常见的不良反应为出血事件,发生率为利伐沙班组4.3%、华法林组3.1%。在两个治疗组中因非出血不良事件而停药的发生率接近。表2显示了在ROCKET AF研究中经历各种类型出血事件的患者人数。
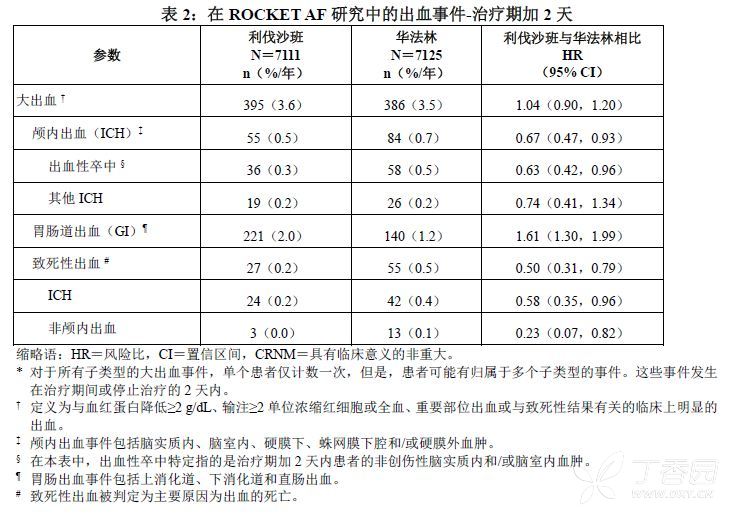
图1提供了在各个主要亚群中大出血事件的风险。
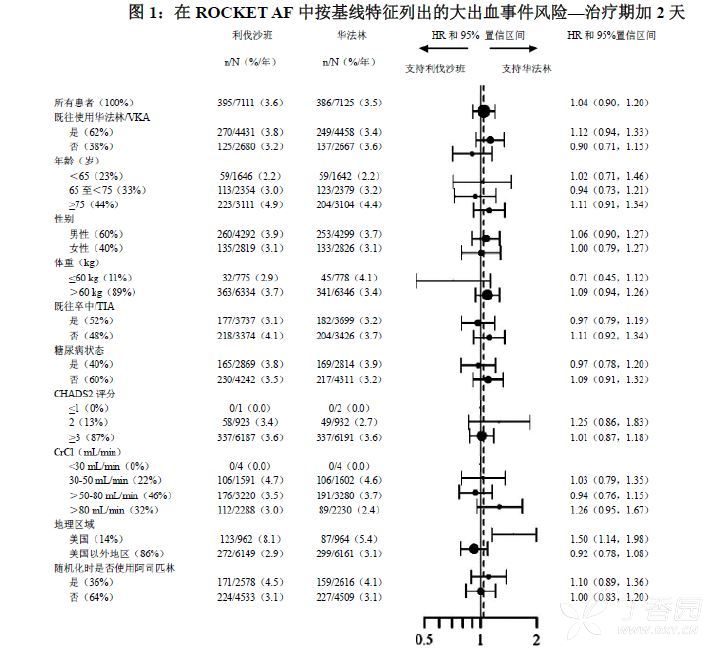
注释:上图提供了在各个亚组中的影响,所有这些亚组分类都为基线特征并且都是预先设定的(糖尿病状态不是预先设定的,而是CHADS2评分的一个标准)。给出的95%置信区间既没有考虑实施了多少比较,也没有反映出其他因素调整后对该因素的影响。不应过分解读组间的表观同质性或异质性。
治疗深静脉血栓形成(DVT)和肺栓塞(PE),降低DVT和PE复发的风险
EINSTEIN DVT及EINSTEIN PE研究
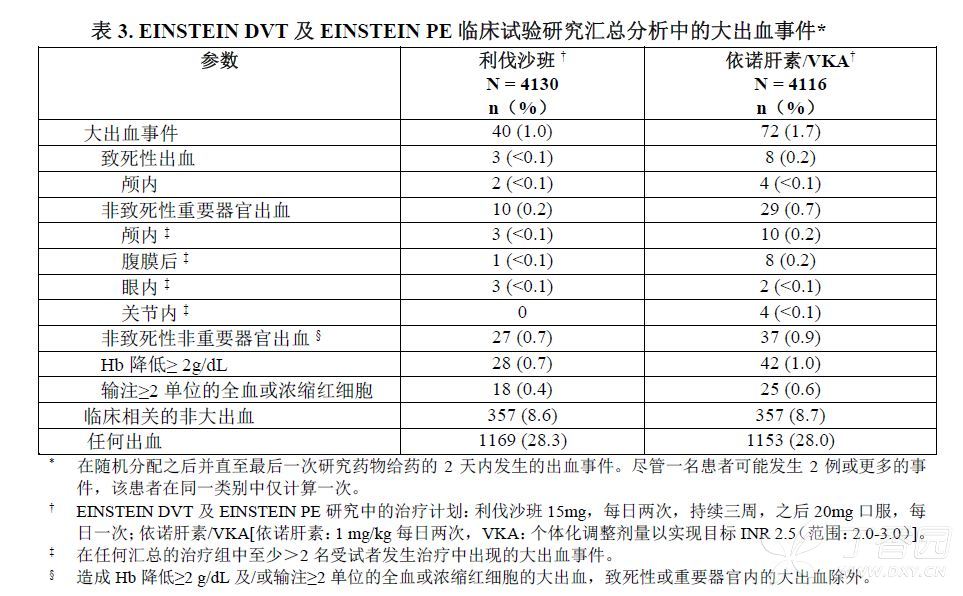
在汇总的EINSTEIN DVT及EINSTEIN PE临床研究中,导致永久性停药的最常见的不良反应为出血事件,利伐沙班相比依诺肝素/维生素K拮抗剂(VKA)的发生率分别为1.7%比1.5%。接受利伐沙班治疗的患者平均疗程为208天,接受依诺肝素/VKA治疗的患者平均疗程为204天。表3显示了EINSTEIN DVT及EINSTEIN PE研究的汇总分析中经历大出血事件的患者人数。
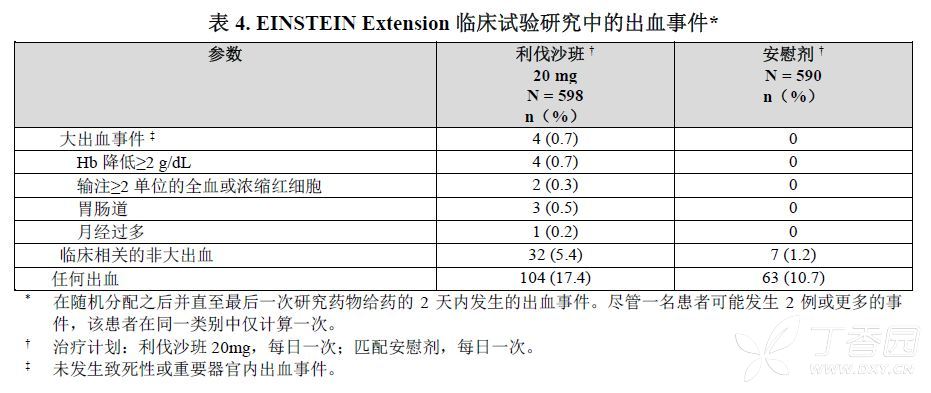
EINSTEIN Extension研究
在EINSTEIN Extension临床研究中,导致永久性停药的最常见的不良反应为出血事件,在利伐沙班组中的发生率为1.8%,相比之下安慰剂治疗组发生率为0.2%。利伐沙班组及安慰剂治疗组的平均疗程均为190天。表4显示了EINSTEIN Extension研究中经历大出血事件的患者人数。
在髋关节或膝关节置换手术后预防深静脉血栓形成
在RECORD临床试验中,导致永久性停药的不良反应的总体发生率在利伐沙班组中为3.7%。表5中列出在RECORD临床试验的患者中观察到的大出血事件发生率及任何出血事件。
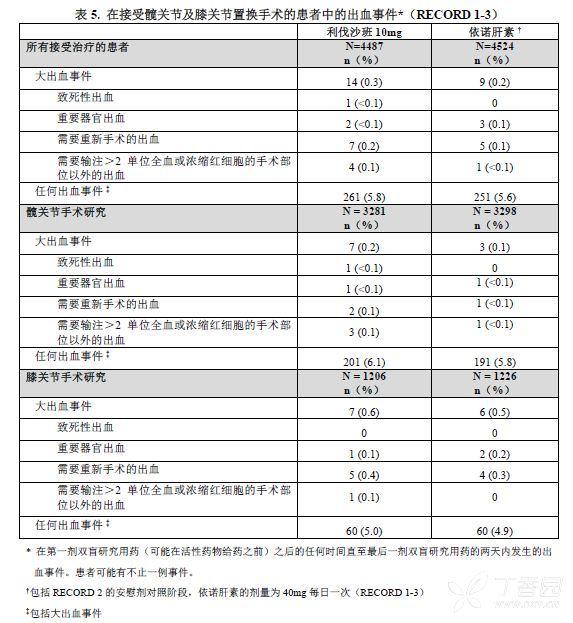
在利伐沙班治疗后,大多数大出血(≥60%)发生于手术后的第一周内。
其他不良反应
在EINSTEIN Extension 研究中,接受利伐沙班治疗的患者报告的≥1%非出血性不良反应参见表6。
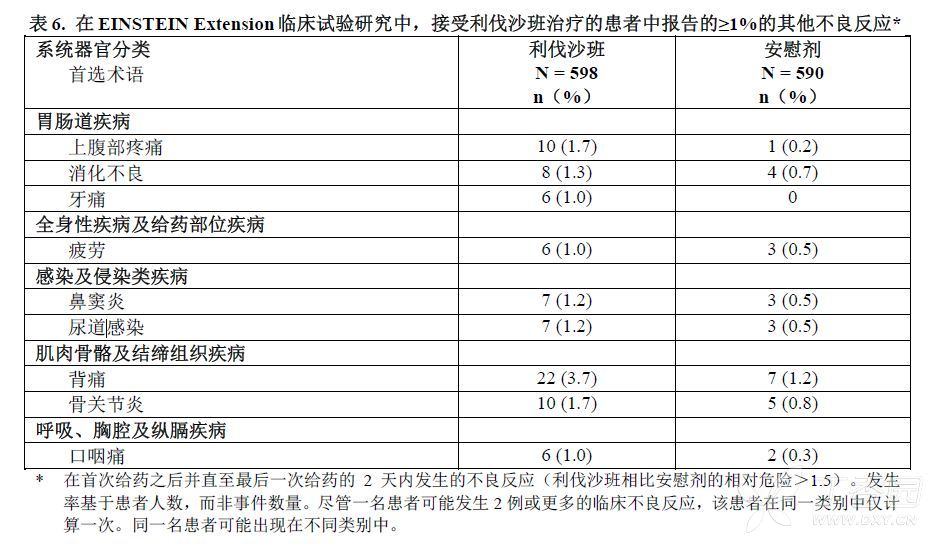
表7列出了在RECORD 1-3研究中接受利伐沙班治疗的患者报告的≥1%的非出血性不良反应。
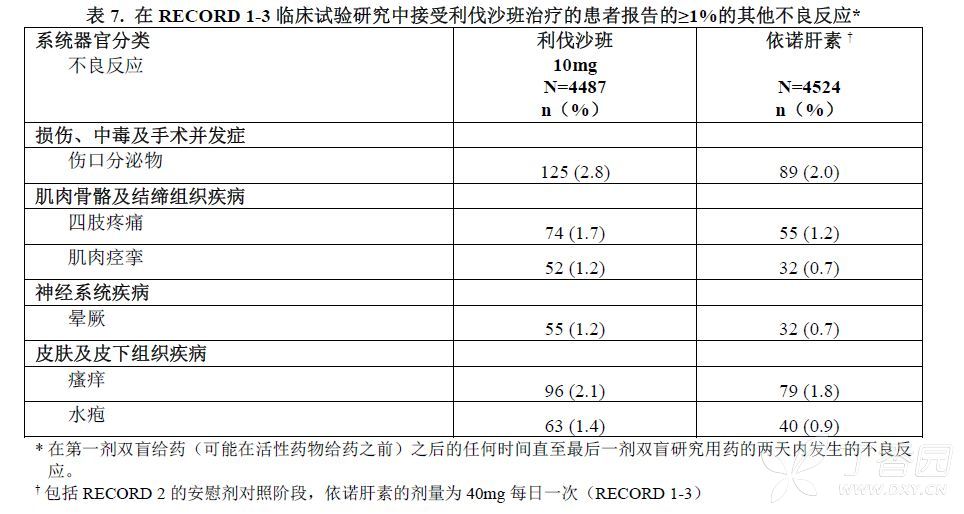
其他临床试验:在一项对接受利伐沙班10mg片剂的内科急症患者进行的研究中,观察到肺出血及伴有支气管扩张的肺出血病例。
上市后不良反应
如下不良反应是在利伐沙班被批准后发现的。由于这些反应来自自发报告(群体人数不确定),往往不能准确评估它们的频率以及与药物暴露的因果关系。
血液及淋巴系统疾病:粒细胞缺乏症、血小板减少
胃肠道疾病:腹膜后出血
肝胆疾病:黄疸、胆汁淤积、肝炎(含肝细胞损伤)
免疫系统疾病:超敏反应、过敏反应、过敏性休克、血管性水肿
神经系统疾病:脑出血、硬膜下血肿、硬膜外血肿、轻偏瘫
皮肤及皮下组织疾病:Stevens-Johnson综合征
利伐沙班禁用于下述患者:
对利伐沙班或片剂中任何辅料过敏的患者。
有临床明显活动性出血的患者。
具有大出血显著风险的病灶或病情,例如目前或近期患有胃肠道溃疡,存在出血风险较高的恶性肿瘤,近期发生脑部或脊椎损伤,近期接受脑部、脊椎或眼科手术,近期发生颅内出血,已知或疑似的食管静脉曲张,动静脉畸形,血管动脉瘤或重大脊椎内或脑内血管畸形。
除了转换抗凝治疗,或给予维持中心静脉或动脉导管通畅所需剂量普通肝素(UFH)的特殊情况之外,禁用任何其他抗凝剂的伴随治疗,例如UFH、低分子肝素(依诺肝素、达肝素等)、肝素衍生物(磺达肝癸钠等)、口服抗凝剂(华法林、阿哌沙班、达比加群等)。
伴有凝血异常和临床相关出血风险的肝病患者,包括达到Child Pugh B和C级的肝硬化患者。
孕妇及哺乳期妇女。
A提前停用利伐沙班将使血栓栓塞事件风险升高:
提前停用任何口服抗凝剂包括利伐沙班,将使血栓栓塞事件风险升高。为降低这种风险,如因病理性出血或已完成治疗之外的原因必须提前停用利伐沙班时,需考虑给予另一种抗凝剂。
B脊柱/硬膜外血肿:
在接受硬膜外麻醉或脊椎穿刺时接受利伐沙班治疗的患者中发生过脊柱/硬膜外血肿。这些血肿可能导致长期或永久性瘫痪。在安排患者接受脊柱手术时需考虑这些风险。可能使这些患者发生硬膜外或脊柱血肿风险升高的因素包括:使用留置导管;同时使用影响止血的其他药物,例如非甾体类抗炎药( NSAIDs)、血小板抑制剂、其他抗凝剂;创伤性或反复的硬膜外或脊椎穿刺史;脊柱畸形或脊柱手术史。利伐沙班给药与椎管内手术的最佳间隔时间尚不清楚(参见【注意事项】及【不良反应】)。
需对患者进行密切观察,以发现神经功能损伤的体征及症状。如果发现神经功能损伤,必须进行紧急治疗。对于已经或即将接受抗凝治疗以预防血栓的患者,在进行硬膜外麻醉或脊椎穿刺前应进行获益与风险评估(参见【注意事项】脊椎穿刺,硬膜外麻醉)。
推荐在整个抗凝治疗过程中密切观察。
提前停用利伐沙班将使血栓栓塞事件风险升高
在无充分的替代抗凝治疗的情况下,提前停用任何口服抗凝剂包括利伐沙班,将使血栓栓塞事件风险升高。临床试验中,在非瓣膜性房颤患者中从利伐沙班转换为华法林期间,观察到卒中发生率的升高。如果因病理性出血或已完成治疗之外的原因而必须提前停用利伐沙班,则考虑给予另一种抗凝剂。
出血风险
利伐沙班将使出血的风险升高,且可能引起严重或致死性的出血。在决定是否为具有较高出血风险的患者应用利伐沙班时,必须权衡血栓栓塞事件的风险与出血的风险。
与其他抗凝剂一样,谨慎观察服用利伐沙班的患者,以发现出血体征。建议在出血风险较高的情况下谨慎使用。如果发生严重出血,必须停用利伐沙班。
临床研究中,与VKA治疗相比,接受利伐沙班长期治疗的患者中出现更多粘膜出血(即鼻衄、牙龈出血、胃肠道出血、泌尿生殖道出血)和贫血。因此,除进行充分的临床观察之外,对血红蛋白/红细胞压积的实验室检查结果做出恰当判断,可有助于发现隐匿性出血。
对于一些出血风险较高的患者,治疗开始后,要对这些患者实施密切监测,观察是否有出血并发症和贫血体征与症状。而对于术后人群,可以通过定期对患者进行体格检查,对手术伤口引流液进行密切观察以及定期测定血红蛋白来及时发现出血情况。
对于任何不明原因的血红蛋白或血压降低都应寻找出血部位。
应及时评估失血的体征及症状并考虑血液替代治疗的必要性。在有活动性病理性出血的患者中停用利伐沙班。在年龄20至45岁的健康受试者中利伐沙班的终末消除半衰期为5至9小时。
合并使用影响止血的其他药物将使出血风险升高。这些药物包括阿司匹林、P2Y12血小板抑制剂、其他抗血栓剂、纤溶药,以及非甾体类抗炎药(NSAIDs)。
合并使用联合P-gp及强效CYP3A4抑制剂(例如,酮康唑及利托那韦),将使利伐沙班暴露量增加并可能使出血风险升高。
尽管并不需要对利伐沙班治疗进行日常暴露量监测,在某些特定情况下,例如药物过量及急诊手术,利伐沙班的水平可使用抗Xa因子标准试剂盒分析测得,了解利伐沙班暴露量有助于临床决策。
抗凝作用的逆转
尚无针对利伐沙班的特异性的拮抗剂。由于与血浆蛋白的高度结合,利伐沙班预期无法被透析。硫酸鱼精蛋白及维生素K预期不会影响利伐沙班的抗凝活性。在健康受试者中给予凝血酶原复合物浓缩剂(PCC)之后,观察到凝血酶原时间延长有部分逆转。使用其他促凝血逆转剂,例如活化凝血酶原复合物浓缩剂(APCC)或重组VIIa因子(rFVIIa),尚未经过试验评估。参见[药物过量]。
脊椎穿刺/硬膜外麻醉
在采用硬膜外麻醉或脊椎穿刺时,接受抗血栓药预防血栓形成并发症的患者有发生硬膜外或脊柱血肿的风险,这可能导致长期或永久性瘫痪。
术后使用硬膜外留置导管或伴随使用影响止血作用的药物可能提高发生上述事件的风险。创伤或重复硬膜外或脊椎穿刺也可能提高上述风险。应对患者实施经常性观察,观察是否有神经功能损伤的症状和体征,例如背痛、感觉或运动神经损害(麻木、刺痛或下肢无力),肠或膀胱功能障碍。如果观察到神经功能损伤,必须立即进行诊断和治疗。对于接受抗凝治疗的患者和为了预防血栓计划接受抗凝治疗的患者,在实施脊椎穿刺/硬膜外麻醉之前医师应衡量潜在的获益和风险。尚无利伐沙班15mg和20mg在这些情况下的临床使用经验。
为了减少合并使用利伐沙班与硬膜外麻醉或脊髓麻醉/镇痛或脊椎穿刺时相关的潜在出血风险,应注意利伐沙班的药代动力学特征。利伐沙班抗凝效应较低时是放置或移除硬膜外导管或进行腰椎穿刺的最佳时机;但具体到每名患者达到足够低抗凝效应的确切时机尚不清楚。对于硬膜外导管的取出,基于一般药代动力学特性,至少2倍半衰期,即年轻患者利伐沙班末次给药至少18小时后,老年患者至少26小时后才能取出。取出导管至少6小时后才能服用利伐沙班。如果进行了创伤性穿刺,利伐沙班给药需延迟24小时。
肾功能损害
预防择期髋关节或膝关节置换手术成年患者的静脉血栓形成
避免在CrCl<30mL/min的患者中使用利伐沙班,因为在这一患者人群中预期将引起利伐沙班暴露量的升高及药效学作用的增强。在CrCl30-50mL/min的患者中密切观察并及时评估任何失血的体征及症状。服用利伐沙班期间发生急性肾功能衰竭的患者必须停止治疗。
治疗DVT和PE,降低DVT和PE复发的风险
避免在CrCl<30mL/min的患者中使用利伐沙班,因为在这一患者人群中预期将引起利伐沙班暴露量的升高及药效学作用的增强。
用于非瓣膜性房颤成年患者,降低卒中和全身性栓塞的风险
在CrCl<15mL/min的患者中,因为药物暴露量升高,应避免使用利伐沙班。根据临床指征定期评估肾功能(即,在肾功能可能减弱的情况下更频繁地评估)并对治疗进行相应调整。在使用利伐沙班期间,如发生急性肾功能衰竭,考虑进行剂量调整或停用利伐沙班。
与其它药物的相互作用
对于应用吡咯类抗真菌药(例如酮康唑、伊曲康唑、伏立康唑和泊沙康唑)或HIV蛋白酶抑制剂(例如利托那韦)等全身用药的患者,不推荐同时使用利伐沙班。因为以上药物是CYP3A4和P-gp的强效抑制剂,因此,同用可能会引起有临床意义的利伐沙班血药浓度升高(平均2.6倍),增加出血风险。
在合并使用影响止血作用的药物(例如NSAIDs、乙酰水杨酸、血小板聚集抑制剂)的患者中,需小心用药。对于存在溃疡性胃肠疾病发生风险的患者,应考虑采取适当的预防性治疗。
其它出血风险
与其它抗栓药物一样,不推荐以下出血风险较高的患者使用利伐沙班:先天性或获得性出血性疾病;未控制的严重高血压;其他不伴活动期溃疡但可导致出血并发症的胃肠道疾病(如,炎症性肠病,食管炎,胃炎和胃食管反流病);血管源性视网膜病;支气管扩张症或肺出血史。
髋部骨折手术的静脉血栓预防
尚无利伐沙班用于髋部骨折手术患者的干预性临床研究,以评价利伐沙班的疗效和安全性。
使用人工心脏瓣膜患者
尚未在使用人工心脏瓣膜的患者中研究利伐沙班的安全性和疗效;因此,没有任何数据支持利伐沙班20mg(中度或重度肾功能损害患者的剂量为15mg)可为这一患者人群提供充分抗凝作用。不推荐将利伐沙班应用于此类患者。
血流动力学不稳定的PE患者或需要溶栓或肺动脉取栓术的患者尚未在血流动力学不稳定或可能需要溶栓或肺动脉取栓术的PE患者中研究利伐沙班的安全性和疗效,因此不推荐将利伐沙班作为普通肝素的替代治疗用于此类PE患者。
有创性操作和手术治疗(择期髋或膝关节置换手术除外)之前及之后的剂量建议
如果需要接受有创性操作或手术治疗,在情况允许并基于医生的临床判断下,应在利伐沙班停药至少24小时之后再实施干预。
如不能将这一操作推迟,应权衡出血风险升高与干预的紧急性。
有创性操作或手术完成之后,如临床状况允许且已达到充分止血,应尽早重新开始利伐沙班治疗。
辅料信息
利伐沙班片内含有乳糖。有罕见的遗传性乳糖或半乳糖不耐受、Lapp乳糖酶缺乏或葡萄糖-半乳糖吸收不良的患者不能服用该药物。
对驾驶及操作机器能力的影响
利伐沙班对驾车和机械操作能力的影响很小。
曾报告过晕厥(频率:少见)和头晕(频率:常见)等不良反应。患者出现这些不良反应时,不宜驾车或操作机械。
CYP3A4和P-gp抑制剂
将利伐沙班和酮康唑(400mg,每日一次)或利托那韦(600mg,每日两次)联用时,利伐沙班的平均AUC升高了2.6倍/2.5倍,利伐沙班的平均Cmax升高了1.7倍/1.6倍,同时药效显著提高,可能导致出血风险升高。因此,不建议将利伐沙班与吡咯-抗真菌剂(例如酮康唑、伊曲康唑、伏立康唑和泊沙康唑)或HIV蛋白酶抑制剂全身用药时合用。这些活性物质是CYP3A4和P-gp的强效抑制剂。
作用于利伐沙班两条消除途径之一(CYP3A4或P-gp)的强效抑制剂将使利伐沙班的血药浓度轻度升高,例如被视为强效CYP3A4抑制剂和中度P-gp抑制剂的克拉霉素(500 mg,每日两次)使利伐沙班的平均AUC升高了1.5倍,使Cmax升高了1.4倍。以上升高并不视为具有临床意义。
中度抑制CYP3A4和P-gp的红霉素(500 mg,每日三次)使利伐沙班的平均AUC和Cmax升高了1.3倍。以上升高并不视为具有临床意义。
与肾功能正常者相比,在轻度肾功能损害者中使用红霉素(500mg,每日三次)可使利伐沙班的平均AUC增加1.8倍,Cmax升高1.6倍。与肾功能正常者相比,在中度肾功能损害者中使用红霉素可使利伐沙班的平均AUC增加2.0倍,Cmax升高1.6倍。肾功能损害程度可累加红霉素的效应(参见[注意事项])。
氟康唑(400mg每日一次,中度CYP3A4抑制剂)导致利伐沙班平均AUC升高1.4倍,平均Cmax升高1.3倍。上述升高并不视为具有临床意义。
由于决奈达隆的临床数据有限,因此应避免与利伐沙班联用。
抗凝剂
联用依诺肝素(40mg,单次给药)和利伐沙班(10mg,单次给药),在抗Xa因子活性上有相加作用,而对凝血试验(PT,aPTT)无任何相加作用。依诺肝素不影响利伐沙班的药代动力学。
如果患者同时接受任何其它抗凝剂治疗,由于出血风险升高,应小心用药。
非甾体抗炎药/血小板聚集抑制剂
将利伐沙班(15mg)和500mg萘普生联用,未观察到出血时间有临床意义的延长。尽管如此,某些个体可能产生更加明显的药效学作用。
将利伐沙班与500mg乙酰水杨酸联用,并未观察到有临床意义的药代动力学或药效学相互作用。
氯吡格雷(300mg负荷剂量,随后75mg维持剂量)并未显示出与利伐沙班片(15mg)药代动力学相互作用,但是在一个亚组的患者中观察到了相关的出血时间的延长,它与血小板聚集、P选择蛋白或GPⅡb/Ⅲa受体水平无关。
当使用利伐沙班的患者联用非甾体抗炎药(包括乙酰水杨酸)和血小板聚集抑制剂时,应小心使用,因为这些药物通常会提高出血风险。
华法林
患者从维生素K拮抗剂华法林(INR 2.0-3.0)换为利伐沙班(20mg)或者从利伐沙班(20mg)转换为华法林(INR 2.0-3.0)治疗时,凝血酶原时间/INR(Neoplastin®)的延长情况超过叠加效应(可能观察到个体INR值高达12),而对活化部分凝血活酶时间(aPTT)产生的效应、对Xa因子活性和内源性凝血酶生成潜力(ETP)的抑制作用具有叠加效应。
若要在换药期间检测利伐沙班的药效学作用,可以采用抗Xa因子活性、PiCT和Heptest,因为这些检测方法不受到华法林影响。在华法林末次给药后的第4天,所有检测(包括凝血酶原时间(PT),aPTT、对Xa因子活性和ETP的抑制作用)都仅反映利伐沙班产生的效应。
如果要在换药期检测华法林的药效,可以在利伐沙班的谷浓度(Ctrough)时(上一次摄入利伐沙班之后的24小时)使用INR 测定,因为在此时间点该检查受到利伐沙班的影响最小。
未观察到华法林和利伐沙班之间存在药代动力学相互作用。
CYP3A4 诱导剂
强效CYP3A4诱导剂利福平与利伐沙班合并使用时,使利伐沙班的平均AUC下降约50%,同时药效也平行降低。将利伐沙班与其它强效CYP3A4诱导剂(例如苯妥英、卡马西平、苯巴比妥或圣约翰草)合用,也可能使利伐沙班血药浓度降低。因此,除非对患者的血栓形成的体征和症状进行密切观察,否则应避免同时使用强效CYP3A4诱导剂和利伐沙班。
其它合并用药
将利伐沙班与咪达唑仑(CYP3A4底物)、地高辛(P-gp底物)或阿托伐他汀(CYP3A4和P-gp底物)、奥美拉唑(质子泵抑制剂)联用时,未观察到有临床意义的药代动力学或药效学相互作用。利伐沙班对于任何主要CYP亚型(例如CYP3A4)既无抑制作用也无诱导作用。
未观察到利伐沙班10mg与食物之间有临床意义的相互作用。
实验室参数
正如预期,凝血参数(如PT、aPTT、HepTest)受到利伐沙班作用方式的影响。
预防择期髋关节或膝关节置换手术成年患者的静脉血栓形成
设计临床试验是为了验证利伐沙班预防下肢骨科大手术患者中静脉血栓栓塞事件(VTE)的疗效,即:近端和远端深静脉血栓形成(DVT)和肺栓塞(PE)。在随机、对照、双盲的Ⅲ期临床研究 (RECORD研究)中,对9500例以上患者(7050例接受全髋关节置换术,2531例接受全膝关节置换术)进行了研究。
研究中,患者服用利伐沙班10mg每日一次(术后至少6小时后开始给药),或注射依诺肝素40mg每日一次(术前12小时开始给药),比较了两者疗效。
在全部三项Ⅲ期研究中(参见表8),利伐沙班显著减少所有VTE(所有通过静脉造影术检测到的或症状性DVT,非致死性PE及死亡)以及重大VTE事件(近端DVT、非致死性PE和VTE相关的死亡)的发生率,这些都是预先设定的主要和次要疗效终点。此外,在所有三项研究中,利伐沙班组症状性VTE的发生率(症状性DVT、非致死性PE以及VTE相关的死亡)低于依诺肝素组。
利伐沙班10mg治疗组与依诺肝素40mg治疗组的主要安全终点-大出血的发生率相当。
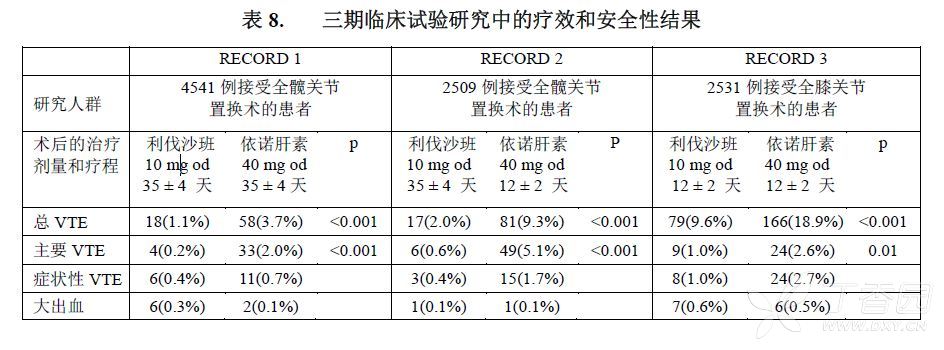
对Ⅲ期临床研究的合并分析进一步确证了在单个研究中获得的数据:与依诺肝素40mg每日一次相比,利伐沙班10mg每日一次明显减少了总VTE、重大VTE和症状性VTE。
除了III期RECORD项目外,还在17,413名接受髋部或膝部骨科大手术的患者中开展了一项上市后、非干预性、开放性队列研究(XAMOS),以在临床实践环境中对利伐沙班与其他血栓预防药物疗法(标准疗法)进行比较。在利伐沙班组(n=8,778)和标准疗法组(n=8,635)中,分别有57名(0.6%)和88名(1.0%)患者出现了症状性VTE(HR 0.63;95% CI 0.43-0.91;安全性分析集人群);分别有35名(0.4%)和29名(0.3%)患者出现了大出血(HR 1.10;95% CI 0.67-1.80)。因此,该研究结果与已有的关键性随机临床研究结果一致。
治疗DVT和PE,降低DVT和PE复发的风险
EINSTEIN DVT及EINSTEIN PE研究
在EINSTEIN DVT及EINSTEIN PE两项国际、开放标签、非劣效性研究中,通过对比利伐沙班(前三周内给予15mg,每日两次的初始剂量,与食物同服,之后给予利伐沙班20mg,每日一次,与食物同服)和依诺肝素1 mg/kg联用VKA(持续至少五天),并在达到目标INR(2.0-3.0)后仅继续给予VKA,研究了利伐沙班治疗DVT及/或PE以及降低DVT及PE复发风险的作用。需要接受血栓切除术、植入腔静脉滤器或使用纤溶药的患者,以及肌酐清除率<30mL/min、有显著肝脏疾病或活动性出血的患者均从研究中排除。随机前根据研究者的评估,预期治疗周期为3、6或12个月。
共8281例(EINSTEIN DVT 3449例,EINSTEIN PE 4832例)患者被随机分配并持续接受治疗,利伐沙班组平均疗程为208天,依诺肝素/VKA组为204天。平均年龄约为57岁。该人群中55%为男性、70%为高加索人、9%为亚洲人以及3%为黑种人。EINSTEIN DVT及EINSTEIN PE研究中,分别约73%及92%接受利伐沙班治疗的患者接受了平均疗程2天的初始非口服抗凝治疗。EINSTEIN DVT及EINSTEIN PE研究中,接受依诺肝素/VKA治疗的患者接受了平均疗程8天的初始非口服抗凝治疗。两个治疗组中均有约12%的患者合并使用阿司匹林抗栓治疗。被随机分配接受VKA的患者中,INR在目标范围2.0至3.0内的平均时间百分比(未校正),在EINSTEIN DVT研究中有58%,在EINSTEIN PE研究中有60%,在研究的第一个月内数值较低。
在EINSTEIN DVT及EINSTEIN PE研究中,49%的患者在基线时患有特发性DVT/PE。其他危险因素包括既往DVT/PE病史(19%)、近期手术或创伤(18%)、制动(16%)、使用含雌激素的药物(8%)、已知的易栓症(6%)或活动性肿瘤(5%)。
EINSTEIN DVT及EINSTEIN PE研究证明,利伐沙班在主要复合终点方面(首次发生复发性DVT或非致死性或致死性PE所需时间)非劣于依诺肝素/VKA [EINSTEIN DVT HR(95% CI):0.68(0.44,1.04);EINSTEIN PE HR(95% CI):1.12(0.75,1.68)]。在每项研究中,根据风险比的95%置信区间上限低于2.0得出非劣性的结论。
表9显示EINSTEIN DVT及EINSTEIN PE研究主要复合终点及其组成部分的总体结果。
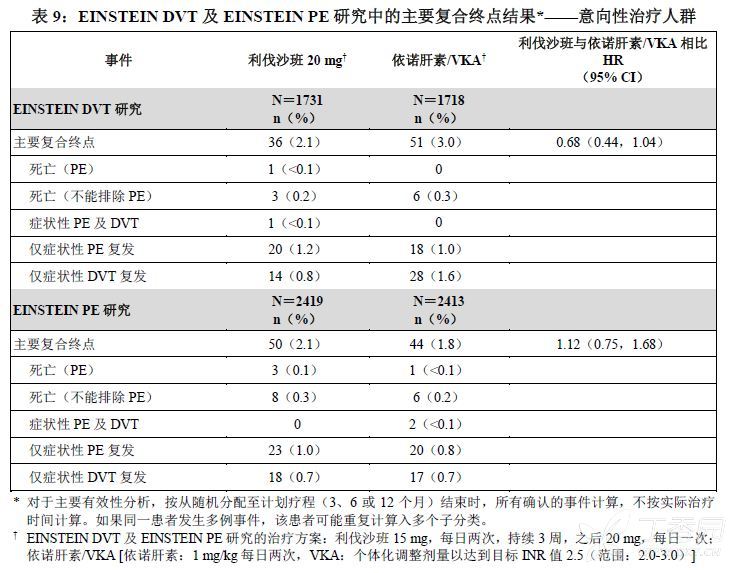
图2及图3为EINSTEIN DVT及EINSTEIN PE研究的两个治疗组中,自随机分配至发生首次主要疗效终点事件的时间图。
图2:各治疗组的首次发生复发性DVT或非致死性或致死性PE的复合终点的时间(意向性治疗人群)--EINSTEIN DVT研究
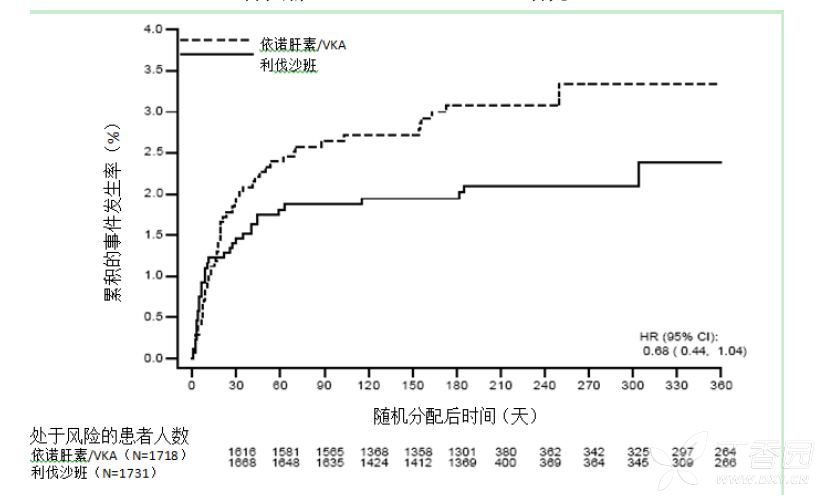
图3:各治疗组首次发生复发性DVT或非致死性或致死性PE的复合终点的时间(意向性治疗人群)--EINSTEIN PE研究
EINSTEIN Extention研究
EINSTEIN Extension研究,为国际、双盲、优效性研究,在急性DVT和/或PE患者完成了6至14个月的治疗后,利伐沙班(20mg每日一次,与食物同服)与安慰剂比较,研究利伐沙班对DVT及PE复发风险的降低作用。基于随机分配前研究者的评估,计划疗程为6或12个月。
共1196例患者被随机分配并持续接受研究治疗,利伐沙班及安慰剂治疗组的平均疗程均为190天。平均年龄约为58岁。该人群中58%为男性、78%为高加索人、8%为亚洲人以及2%为黑种人。两个治疗组中均有约12%的患者合并使用阿司匹林抗栓治疗。在EINSTEIN Extension研究中,约有60%的患者有近端DVT指征事件而无PE事件,而29%的患者有PE而无症状性DVT事件。约59%的患者有特发性DVT/PE。其他危险因素包括既往DVT/PE病史(16%)、制动(14%)、已知的易栓症(8%)或活动性肿瘤(5%)。
EINSTEIN Extension研究证明,利伐沙班在主要复合终点方面(首次发生复发性DVT或非致死性或致死性PE所需时间)优于安慰剂[HR(95% CI):0.18(0.09,0.39)]。
表10显示EINSTEIN Extension研究主要复合终点及其组成部分的总体结果。
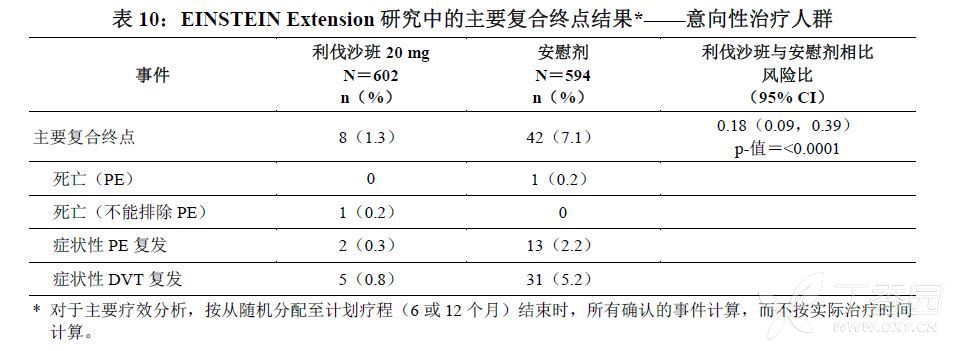
图4为两个治疗组自随机分配至发生首次主要疗效终点事件的时间图。
图4 各治疗组首次发生复发性DVT或非致死性或致死性PE的复合终点的时间(意向性治疗人群)——EINSTEIN Extension研究
非瓣膜性房颤成年患者降低卒中和全身性栓塞风险
利伐沙班临床项目用于证明利伐沙班在非瓣膜性房颤患者降低卒中和全身性栓塞风险方面的疗效。
在关键的、双盲ROCKET AF研究中,将14,264例患者随机分配到接受利伐沙班20mg每日一次(肌酐清除率30-49mL/min的患者为15mg每日一次)或剂量调整的华法林(INR 目标值2.5,范围2.0-3.0)。治疗时间的中位数是19个月,总的治疗时间最长达41个月。
有34.9%的患者接受了乙酰水杨酸治疗,有11.4%接受了第III类抗心律失常药治疗(包括胺碘酮)。
对于主要复合终点(卒中和非中枢神经系统(CNS)全身性栓塞),利伐沙班与华法林相比具有非劣效性。在接受治疗的符合方案人群中,卒中或全身性栓塞事件的发生数量分别为188例(利伐沙班组,每年1.71%)和241例(华法林组,每年2.16%)(HR 0.79;95% CI,0.66-0.96;非劣效性:P<0.001)。在进行意向性治疗(ITT)分析的所有随机化患者中,发生主要终点事件的患者数分别为269例(利伐沙班组,每年2.12%)和306例(华法林组,每年2.42%)(HR 0.88;95% CI,0.74-1.03;非劣效性:P<0.001;优效性:P=0.117)。在ITT分析中,分层次序检验得到的次要终点结果请见表11。
在华法林组的患者中,有平均55%的时间(中位数:58%;四分间距:43至71),INR值在治疗范围内(2.0至3.0)。在等同的四分位数内,中心的各个TTR(目标INR 范围2.0-3.0内的时间)水平之间,利伐沙班的作用无差异(交互作用:P=0.74)。每个中心的最高四分位数中,利伐沙班相对于华法林的风险比为0.74(95% CI,0.49-1.12)。
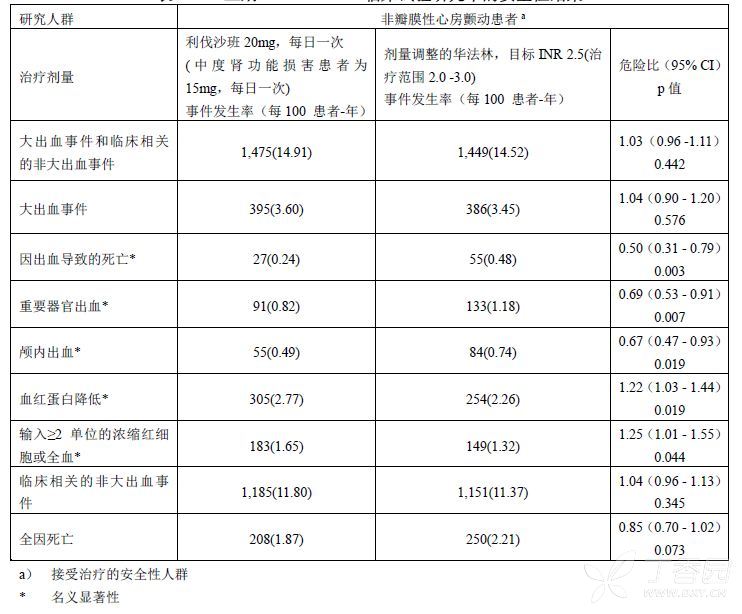
两个治疗组中主要安全性终点事件(大出血事件和临床相关的非大出血事件)的发生率相似(参见表12)。
表11. 三期ROCKET AF临床试验研究中的疗效结果
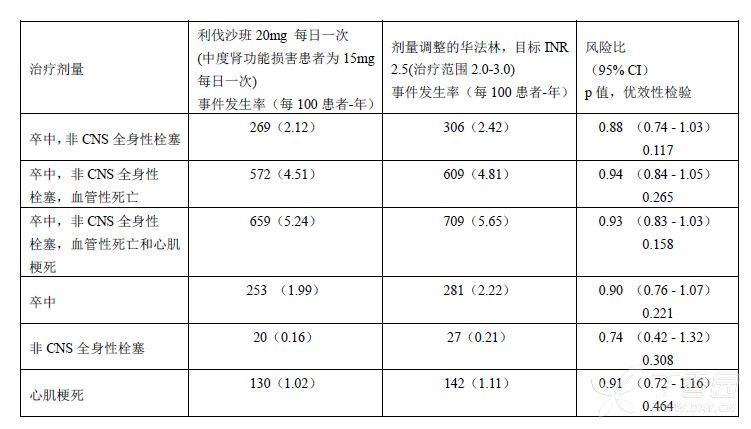
表12. 三期ROCKET AF临床试验研究中的安全性结果
接受心脏复律的非瓣膜性房颤成年患者
本品完成了一项国际多中心、前瞻性、随机、开放式、多中心、探索性研究(X-VERT研究),比利时、德国、丹麦、西班牙、芬兰、法国、英国、希腊、意大利、荷兰、葡萄牙、南非、加拿大、美国、中国和新加坡的141个研究中心参加了该研究,受试对象为1504名患有非瓣膜性心房颤动计划进行心脏复律治疗的患者(且为口服抗凝剂初治或接受过口服抗凝剂预治疗的患者),受试者按2:1随机分组接受利伐沙班和剂量调整的VKA,研究期间对终点进行了盲态评价,旨在评估两种药物对心血管事件的预防作用。研究期间使用了TEE引导下的心脏复律(预治疗1-5天)或常规的心脏复律(预治疗至少3周)。利伐沙班组(n=978)和VKA组(n=492)各有5名患者(占比分别为0.5%和1.0%)出现了主要有效性终点事件(卒中、短暂性脑缺血发作、非CNS的全身性栓塞、心肌梗塞(MI)和心血管死亡)(RR 0.50;95% CI:0.15-1.73;改良ITT人群)。利伐沙班组(n=988)和VKA组(n=499)各有6名(0.6%)和4名(0.8%)受试者出现了主要的安全性终点事件(大出血)(RR=0.76;95% CI 0.21-2.67;安全性人群)。该探索性研究显示,在心脏复律的治疗过程中,利伐沙班和VKA治疗组的有效性及安全性相当。
儿童人群
欧洲医药评价署已批准延期提交下列研究结果,即利伐沙班用于一个或多个儿童亚群以治疗血栓栓塞的研究。欧洲医药评价署也免除了提交用于所有儿童亚群以预防血栓栓塞的研究结果。关于儿科用药的信息参见【儿童用药】。
QT/QTc间期延长
在年龄50岁及以上的健康男性及女性中进行的一项全面的QT间期研究中,利伐沙班(15mg及45mg,单剂量)给药,并未观察到QTc间期的延长。
遗传毒性:
利伐沙班Ames试验、体外V79中国仓鼠肺细胞染色体畸变试验、小鼠微核试验结果均为阴性。
生殖毒性:
大鼠经口给予利伐沙班达200mg/kg/日,未见雄性或雌性动物生育力的明显异常。基于未结合药物全身暴露量(AUC),该剂量使暴露量水平至少为人体口服剂量20mg时药物暴露量的13倍。胚胎-胎仔生殖毒性可见大鼠母体出血及妊娠兔植入后妊娠丢失发生率升高,妊娠兔经口给予利伐沙班≥10mg/kg,毒性表现为再吸收率增加、存活胎仔数量减少,胎仔体重减轻,相当于人最高推荐剂量20mg/日未结合药物AUC约4倍。妊娠大鼠经口给予利伐沙班120mg/kg,胎仔体重减轻,相当于人未结合药物AUC约14倍。围产期生殖毒性,大鼠经口给予利伐沙班达40mg/kg(约为人未结合药物AUC的6倍),可见母体出血及母体及胎鼠死亡。
致癌性:
小鼠或大鼠经口给药2年,未见与药物相关的致癌性。在雄性和雌性小鼠给药剂量为60mg/kg/日,未结合药物的AUC分别为人体剂量20mg/日时未结合药物AUC的1倍及2倍。在雄性及雌性大鼠给药剂量为60mg/kg/日,未结合药物的AUC分别为相应人体AUC的2倍及4倍。

 购物车
购物车