印度 消炎药 前列腺炎 Moxifloxacin Moxicip 莫西沙星 拜复乐 佰美诺 释莫林
细菌感染,泌尿感染、尿道感染,扁桃体感染、鼻窦感染、鼻感染、喉感染、女性生殖器官感染、皮肤感染,软组织感染、气管感染,肺部感染(肺炎) 的感染,扁桃体炎,鼻窦炎,气管炎。炎症
莫西沙星信息介绍:
英文名 Moxifloxacin
成品剂型:片剂
其他名称:莫昔沙星、拜复乐
原料产地:印度CIPLA公司
规格:400mg*10片
性 状:
浅黄色至黄色粉末或晶体
适用于:
莫昔西普400 mg片治疗细菌感染。它还用于泌尿道、扁桃体、鼻窦、鼻、喉、女性生殖器官、皮肤和软组织、气管和肺部(肺炎) 的感染。莫西沙星为人工合成的奎诺酮类抗菌药,是壹类较新的合成抗菌药。具有抗菌性强、抗菌谱广、不易产生耐药并对常见 耐药菌有效、半衰期长、不良反应少等优点。
主要成份:盐酸莫西沙星
化学名称:1-环丙基-7-{S,S-2,8-重氮-二环[4.3.0]壬-8-基}-6-氟-8-甲氧-1,4-二氢-4-氧-3-喹啉羧酸盐酸盐
化学结构式:
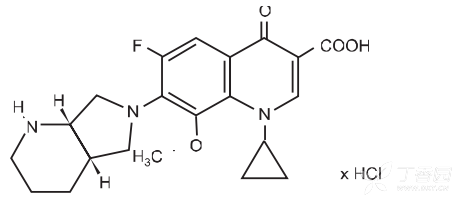
分子式:C21H24FN3O4·HCl
分子量:437.9
为了减少耐药细菌的发生,保持盐酸莫西沙星和其他抗菌药物的有效性,盐酸莫西沙星应该仅用于治疗已被证明或强烈怀疑由敏感细菌引起的感染。
在取得培养和药敏信息的情况下,应根据结果选择继续使用或换用其他药物。在缺少这些数据的情况下,当地致病菌的流行病学和敏感谱可能有助于治疗药物的经验选择。
治疗前应进行适当的培养和药敏试验,以分离和鉴定引起感染的微生物,并确定其对盐酸莫西沙星的敏感性。
在获得培养结果之前可能已经选择盐酸莫西沙星进行治疗,一旦获得培养结果,应选择适当的治疗。
盐酸莫西沙星片用于治疗成人(≥18岁)敏感细菌所引起的下列感染:
急性细菌性鼻窦炎:由肺炎链球菌、流感嗜血杆菌或卡他莫拉菌引起。 由于使用氟喹诺酮类药物(包括盐酸莫西沙星)已有报道发生严重不良反应,且对于一些患者,急性细菌性鼻窦炎有自限性,应在没有其它药物治疗时方可使用盐酸莫西沙星。
慢性支气管炎急性发作:由肺炎链球菌、流感嗜血杆菌、副流感嗜血杆菌、肺炎克雷伯菌、甲氧西林敏感的金黄色葡萄球菌或卡他莫拉菌引起。
由于使用氟喹诺酮类药物(包括盐酸莫西沙星)已有报道发生严重不良反应,且对于一些患者,慢性支气管炎急性发作有自限性,应在没有其它药物治疗时方可使用盐酸莫西沙星。
社区获得性肺炎:由肺炎链球菌(包括多药耐药株)、流感嗜血杆菌、卡他莫拉菌、甲氧西林敏感的金黄色葡萄球菌、肺炎克雷伯菌、肺炎支原体或肺炎衣原体引起。
非复杂性皮肤和皮肤组织感染:由甲氧西林敏感的金黄色葡萄球菌或化脓性链球菌引起。
复杂性皮肤和皮肤组织感染:由甲氧西林敏感的金黄色葡萄球菌、大肠埃希氏菌、肺炎克雷伯氏菌或阴沟肠杆菌引起。
复杂性腹腔内感染:由大肠杆菌、脆弱类杆菌、咽峡炎链球菌、星座链球菌、粪肠球菌、变形杆菌、产气荚膜梭菌、多形类杆菌或消化链球菌属等引起,包括腹腔脓肿。
鼠疫,包括成人因鼠疫耶尔森氏杆菌(Y. pestis)引起的肺鼠疫和败血性鼠疫,也可预防鼠疫。
由于可行性原因,无法对人类进行有效性临床研究,因此,该适应症仅是基于动物有效性研究数据所确定。
不伴有输卵管-卵巢或盆腔脓肿的轻至中度盆腔炎性疾病(即:女性上生殖道感染,包括输卵管炎和子宫内膜炎)。由于淋病奈瑟氏菌对莫西沙星的耐药性增加,不建议本品用于单药治疗轻至中度盆腔炎性疾病,而是应当与另一种合适的抗菌药物(例如:头孢菌素)联合用药,除非能够排除对莫西沙星耐药的淋病奈瑟氏菌。
盐酸莫西沙星片用于感染性疾病(详见【适应症】)的治疗,通用的用法用量如下所示,但必须结合疾病严重程度由临床医生最终确定。
成人剂量、疗程和给药方法
盐酸莫西沙星片的剂量为0.4克(口服),每24小时一次。治疗的持续时间取决于感染的类型,如表1中所述。 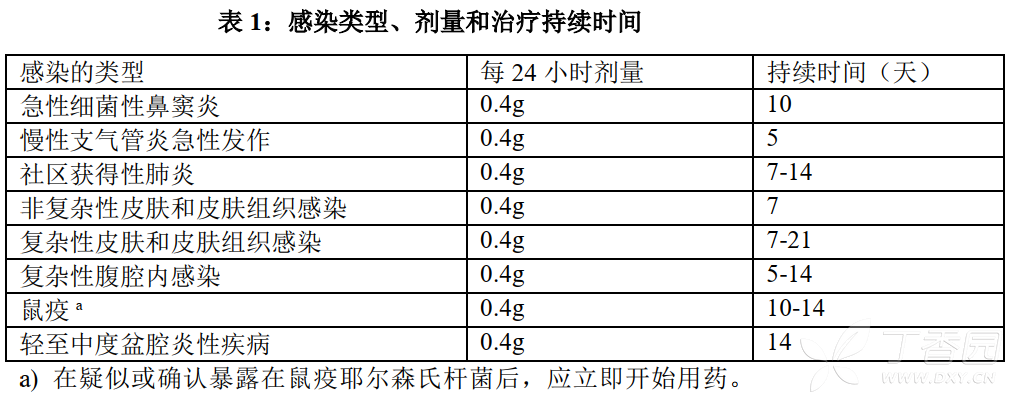
老年患者:老年患者不必调整用药剂量。
肾功能或肝功能不全患者
肝损害:轻中度肝功能受损的患者(Child Pugh A级或B级)与健康志愿者或肝功能正常的患者血浆药物浓度在临床上无明显差别。
肾损害:肾功能受损的患者(包括肌酐清除率≤30ml/min/1.73m2)和慢性透析,如血液透析和连续卧床腹膜透析的患者无需调整剂量。
给药说明
口服制剂可与食物或不与食物一同服用,饮水不限。
与多价阳离子药物相互作用
应在使用含有镁,铝,铁或锌,包括抗酸剂,硫糖铝,多种维生素和去羟肌苷咀嚼/缓释片或小儿口服颗粒之前至少4小时或8小时后服用盐酸莫西沙星片。
当开具盐酸莫西沙星来治疗某种细菌感染时,应告知患者:尽管在疗程早期病情通常会好转,但仍应遵医嘱使用药物。跳过剂量或不完成整个疗程可能会
降低紧急治疗的有效性;
增加细菌耐药性形成的可能性,未来将不能使用盐酸莫西沙星或其他抗菌药进行治疗。
种族差异
对高加索人、日本人、黑人及其他种族人群进行了可能的种族间差别试验,未发现临床相关的药代动力学差别。因此,不同种族间不必调整药物剂量。
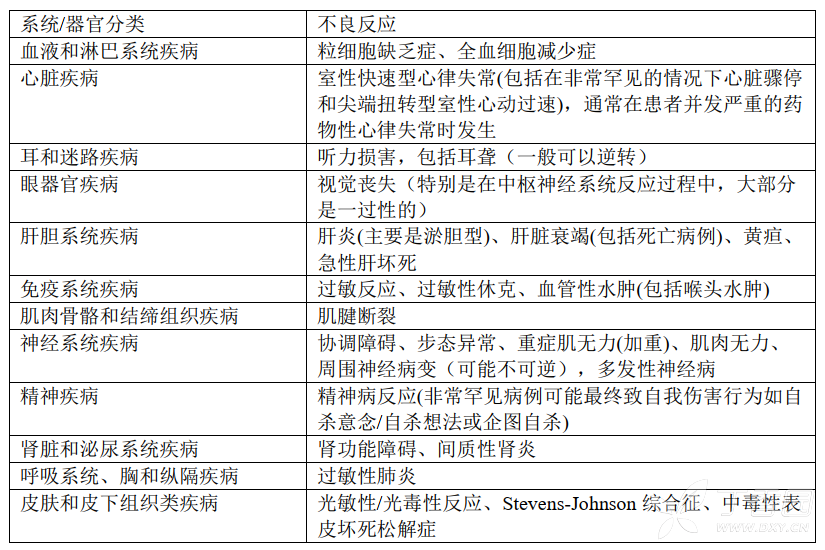
1. 严重和其他重要的不良反应
致残和潜在的不可逆转的严重不良反应,包括肌腱炎和肌腱断裂、周围神经病变和中枢神经系统的影响:
在【注意事项】下对以上不良反应进行了详细说明。
2. 临床试验的经验
由于临床试验实施的条件不同,在临床实验中观察到的药物不良反应发生率不能直接与另一种药物比较,可能也不能反映实际发生率。
下面数据描述的是在不同条件下71项盐酸莫西沙星同活性药物对照的II-IV期临床试验。共14981例患者使用盐酸莫西沙星,平均年龄为50岁(约73%的患者小于65岁),50%为男性,63%是白人,12%是亚裔,9%是黑人。患者接受0.4g盐酸莫西沙星每日一次,口服、静脉滴注或序贯给药(静脉滴注后改为口服)。治疗时间通常是6-10天,平均治疗天数为9天。
5%的患者由于发生不良事件停止使用盐酸莫西沙星。4.1%的患者口服0.4g盐酸莫西沙星,3.9%的患者静脉给药0.4g,8.2%的患者采用序贯疗法0.4g口服/静脉给药。在口服0.4g剂量的患者中,导致停药的最常见不良事件(>0.3%)是恶心、腹泻、头晕、呕吐。在静脉滴注0.4g剂量的患者中,导致停药的最常见不良事件是皮疹。在注射/口服序贯治疗剂量的患者中,导致停药的最常见不良事件是腹泻和发热。
在接受盐酸莫西沙星治疗的患者中,不良反应≥1%和不太常见的不良反应(发生率在0.1%至<1%)分别显示在表2和表3中。最常见的药物不良反应(3%)有恶心、腹泻、头痛、头晕。
表2:盐酸莫西沙星与活性对照药物的临床试验中常见(≥1%)不良反应
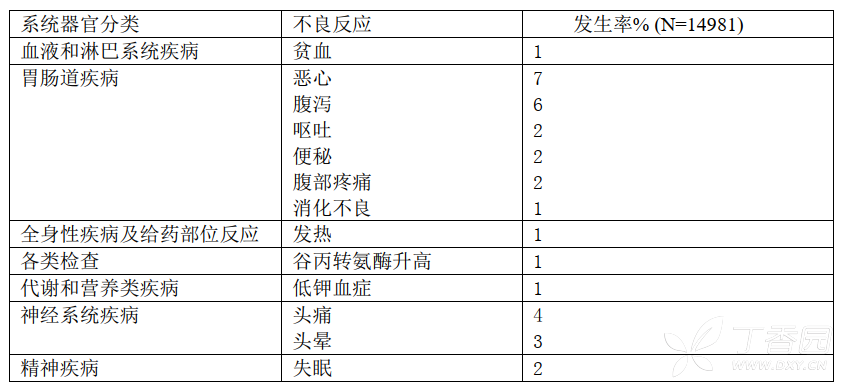
表3:盐酸莫西沙星与活性对照药物的临床试验中不常见(0.1%-<1%)不良反应(N=14981) 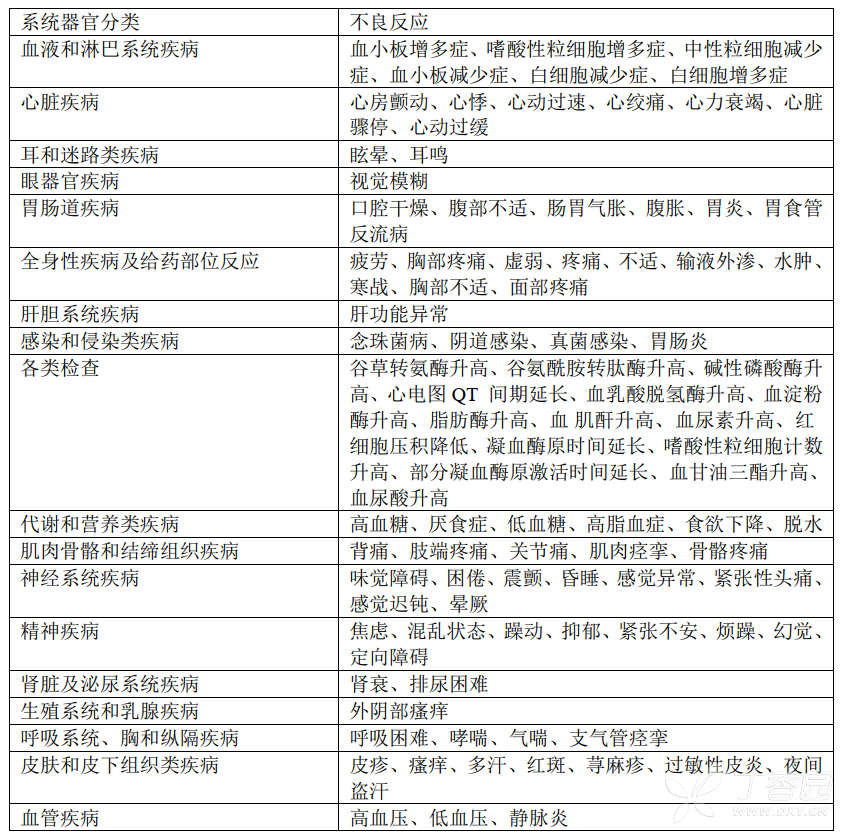
*3. 实验室检查参数变化 *
以下实验室检查参数的变化在上面表中并未列出,是在≥2%患者中发生且发生率高于对照组,但不考虑与药物的因果关系得出的:
红细胞平均血红蛋白、中性粒细胞、白细胞计数、凝血酶原时间比值、钙离子、氯离子、清蛋白、球蛋白、胆红素升高;血红蛋白、红细胞、中性粒细胞、嗜酸性粒细胞、嗜碱性粒细胞、凝血酶原时间比值、葡萄糖、氧分压、胆红素、淀粉酶降低。
不能确定上述实验室异常是由于药物或被治疗的原发疾病所引起的。
4. 上市后的经验
表4列出了上市后已明确的使用盐酸莫西沙星以后所报告的不良反应。由于这些反应均来自由无法确定数量的人群的自发报告,因此并不能完全据此估计发生率或确定与使用药物有因果关系。
表4:上市后报告的药物不良反应
已知对莫西沙星、其他喹诺酮类药物或任何辅料过敏者禁用。
妊娠和哺乳期妇女禁用。
由于临床数据有限,患有肝功能损伤(Child Pugh C级)的患者和转氨酶升高大于5倍正常值上限的患者应禁止使用盐酸莫西沙星。
18岁以下患者禁用。
有喹诺酮类药物治疗相关肌腱疾病/病症病史的患者禁用。
在临床前研究及在人体研究的研究数据显示,暴露于莫西沙星后曾经观察到心脏电生理改变,表现为QT间期延长。 基于安全性考虑,下列患者禁用莫西沙星:
先天性或证明有获得性QT间期延长患者;
既往发生过有症状的心律失常患者。
盐酸莫西沙星不应与其他能延长QT间期的药物同时使用。
严禁用于食品、饲料加工、养殖。
警告:
严重不良反应,包括肌腱炎和肌腱断裂、周围神经病变、中枢神经系统的影响和重症肌无力加剧
使用氟喹诺酮类药物(包括盐酸莫西沙星),已有报告同时发生致残和潜在的不可逆转的严重不良反应(参见【注意事项】),包括:
当发生这些严重不良反应(参见【注意事项】),应立即停用盐酸莫西沙星并避免使用氟喹诺酮类药物(包括盐酸莫西沙星)
1. 致残和潜在的不可逆转的严重不良反应,包括肌腱炎和肌腱断裂、周围神经病变和中枢神经系统的影响
使用氟喹诺酮类药物(包括盐酸莫西沙星),已有报告在同一患者的身体不同器官系统同时发生致残和潜在的不可逆转的严重不良反应,通常包括:肌腱炎,肌腱断裂,关节痛,肌痛,周围神经病变和中枢神经系统反应(幻觉,焦虑,抑郁,失眠,严重头痛和错乱)。这些不良反应可发生在使用盐酸莫西沙星后数小时至数周。任何年龄段的患者,之前没有相关风险因素,均有报告发生这些不良反应。
2. 肌腱病和肌腱断裂
氟喹诺酮类药物,包括盐酸莫西沙星,会使所有年龄段患者的肌腱炎和肌腱断裂的风险增加。这种不良反应最常发生在跟腱,跟腱断裂可能需要手术修复。也有报告在肩,手部,肱二头肌,拇指和其他肌腱点出现肌腱炎和肌腱断裂。肌腱炎和肌腱断裂可发生在开始使用莫西沙星后数小时或数天,或结束治疗后几个月。肌腱炎和肌腱断裂可双侧发生。
这种风险在60岁以上老年患者,服用皮质类固醇药物患者及肾脏、心脏或肺移植手术的患者中进一步增加。除了年龄和使用皮质类固醇的因素外,另可独立增加肌腱断裂风险的因素包括剧烈的体力活动,肾功能衰竭以及以前的肌腱疾病,如类风湿关节炎。肌腱炎和肌腱断裂也发生在没有上述风险因素的使用氟喹诺酮类药物的患者中。
肌腱断裂可发生在治疗过程中或治疗结束后;也有报告在治疗结束数月后发生肌腱断裂。在患者发生肌腱疼痛,肿胀,炎症或断裂后,应停止使用本品。在出现肌腱炎或肌腱断裂的迹象后,应建议患者休息,并与医生联系,换用非喹诺酮类抗生素药物。有肌腱疾病病史或发生过肌腱炎和肌腱断裂的患者应避免使用氟喹诺酮类抗生素,包括盐酸莫西沙星。
3. 重症肌无力加重
氟喹诺酮类药物,包括盐酸莫西沙星,有神经肌肉阻断活性,可能加剧重症肌无力患者的肌无力症状。上市后的严重不良事件,包括死亡和需要通气支持,和患有重症肌无力患者使用氟喹诺酮类药物相关。患有重症肌无力的患者应避免使用盐酸莫西沙星。
4. QT间期延长
盐酸莫西沙星已被证明可使某些患者的心电图QT间期延长。口服0.4g的盐酸莫西沙星,从给药前至盐酸莫西沙星达最大浓度时,平均QTc变化为6msec(±26)(n=787)。静脉滴注0.4g的盐酸莫西沙星(每天滴注时间为1小时),从给药前至给药第1天时,平均QTc变化为10msec(±22)(n=667),第3天平均QTc变化为7msec(±24)(n=667)。
由于缺乏这些患者的用药经验,本品应避免用于下列患者:
老年患者使用盐酸莫西沙星的注射液可能更容易发生药物相关的QT间期延长。
患有轻度、中度或重度肝硬化,代谢紊乱伴随肝功能不全的患者使用本品可能会导致QT间期延长。肝硬化患者使用盐酸莫西沙星应监测心电图。
QT间期延长的程度会随着药物浓度或者注射液的输液速率的增加而增加,因此,不应超过推荐剂量或滴注速度。
在上市前临床试验中,798例使用盐酸莫西沙星的患者和702例同时使用已知可致QT间期延长药物的对照患者的心血管不良事件的发生率相似。
在超过15500例患者使用盐酸莫西沙星的对照临床研究中,包括759例在治疗开始时为低血钾的患者,没有因QT间期延长导致的心血管疾病发病率或死亡率的增加。在1项超过18000例患者使用盐酸莫西沙星片上市后观察性研究中,没有观察到死亡率的增加,这些患者未进行心电图的检测。
5. 过敏反应
使用喹诺酮类药物,包括盐酸莫西沙星的患者,已报告发生严重的过敏反应。一些患者在第一次给药后即发生,有些反应可伴随有心血管系统衰竭、丧失意识、刺痛、咽或面部水肿、呼吸困难、荨麻疹、瘙痒等。严重的过敏反应需要肾上腺素紧急治疗。盐酸莫西沙星应在第一次出现皮疹或其他任何过敏迹象时停止使用。必要时可进行输氧,静脉注射类固醇,气道管理,包括插管等措施。
6. 其他严重并且有时致命的反应
使用喹诺酮类药物,包括盐酸莫西沙星的患者,已有出现其他严重并且有时致命的事件的报告。这些事件中有些是由于过敏,有些则病因不明。这些事件可能是重度的,通常发生在多剂量给药后。
临床表现可包括以下的一个或多个症状:发热、皮疹、严重的皮肤反应(例如,中毒性表皮坏死松解症,Stevens-Johnson综合征);血管炎;关节痛;肌痛;血清病;过敏性肺炎;间质性肾炎;急性肾功能不全或肾衰竭;肝炎、黄疸、急性肝坏死或肝功能衰竭;贫血,包括溶血性贫血和再生障碍性贫血;血小板减少症,包括血栓性血小板减少性紫癜;白细胞减少症;粒细胞缺乏症;全血细胞减少症和/或其他血液学异常。
应在第一次出现皮疹、黄疸或任何其他过敏表现时立即停药并且采取措施。
7. 中枢神经系统的影响
使用氟喹诺酮类药物,包括盐酸莫西沙星,已有报告会使中枢神经系统不良反应的风险增加,包括:惊厥和颅内压增高(包括假性脑瘤)以及中毒引起的精神病。使用氟喹诺酮类药物可能会导致中枢神经系统反应包括焦躁、激动、失眠、焦虑、噩梦、偏执狂、头晕、错乱、震颤、幻觉、抑郁和自杀想法或行为。这些反应可能发生在首次用药后。
如果这些反应发生在患者使用盐酸莫西沙星时,应停止给药并采取适当的措施。与所有的氟喹诺酮类药物一样,已知或怀疑有中枢神经系统疾病的患者(例如,严重的脑动脉硬化、癫痫)或存在其他风险因素的患者(如有发作倾向或发作阈值降低)应在获益超过风险时使用盐酸莫西沙星。
8. 周围神经病变
已有报告患者使用氟喹诺酮类药物,包括盐酸莫西沙星,产生罕见的感觉或感觉运动性轴索神经病,影响小和/或大的轴索,致皮肤感觉异常、感觉迟钝、触物痛感和衰弱。对于某些患者,症状可能在盐酸莫西沙星用药后很快发生并且可能是不可逆的。如果患者出现外周神经病变症状,包括疼痛、烧灼感、麻刺感、麻木和/或无力,或其他感觉,包括轻触觉、痛觉、温觉、位置觉和振动觉的变化,应立即停药。有周围神经病变病史的患者应避免使用氟喹诺酮类抗生素,包括盐酸莫西沙星。
9. 精神病学反应
即使在第一次使用喹诺酮类药物后(包括莫西沙星)也可能会发生精神病学反应。在非常罕见病例中出现了发展为自杀意念和自我伤害行为的抑郁或精神病反应,例如企图自杀等。如果患者出现了上述反应,应该停止使用莫西沙星并进行适当的疾病治疗。精神病患者或有精神性疾病病史的患者应慎用莫西沙星。
10. 艰难梭菌相关性腹泻
几乎所有的抗菌药物均出现过艰难梭菌相关性腹泻(CDAD)的报告,包括盐酸莫西沙星,严重程度从轻度腹泻至严重结肠炎。抗菌药物治疗使结肠的正常菌群改变,从而导致艰难梭菌过度生长。
艰难梭菌产生的毒素A和B,是艰难梭菌相关性腹泻的原因。高毒性的梭菌引起的发病率和死亡率均升高,这些感染抗菌治疗无效,并可能需要结肠切除术。在接收抗生素治疗后,出现腹泻均应考虑CDAD的可能性。因为CDAD可能发生在使用抗菌药物治疗后两个月,因此仔细询问病史是必要的。
如果怀疑或证实艰难梭菌相关性腹泻,可能需要停止目前使用的不针对艰难梭菌的抗生素。应适当补充液体和电解质,补充蛋白质,采用针对艰难梭菌的抗生素治疗,出现临床指征时应进行手术评价。
11. 动物的关节病
口服盐酸莫西沙星引起未成熟犬跛行。负重关节的组织病理学检查发现这些犬软骨永久性改变。
相关喹诺酮类药物也产生负重关节的软骨糜烂以及在未成熟的各种动物物种产生其他关节症状。
12. 对血糖的干扰
和所有氟喹诺酮类药物一样,使用盐酸莫西沙星有报告血糖受到干扰,包括高血糖和低血糖。在使用盐酸莫西沙星的患者中,血糖障碍主要发生于那些同时口服降糖药(如磺酰脲类药物)或使用胰岛素的老年患者中。对于糖尿病患者,需更加注意监测血糖。如发生低血糖,需立即停用盐酸莫西沙星并开展适当治疗。
13. 光敏感性/光毒性
在使用喹诺酮类抗生素后暴露于阳光或紫外线照射下,会发生中度至严重的光敏性/光毒性反应,后者可能表现过度的晒伤反应(例如,烧灼感、红斑、水泡、渗出、水肿),常在暴露于光的部位出现(通常是脖子的“V”型区域、前臂伸肌表面、手的背部)。因此,应该避免过度暴露于光源下。发生光毒性反应时应停药。
14. 细菌耐药性的发生
在没有证据证明高度疑似细菌感染或用来预防细菌感染的情况下,使用盐酸莫西沙星并不能使患者受益,反而会增加耐药菌发生的风险。
15. 对驾驶或操作机械能力的影响
没有进行有关盐酸莫西沙星对驾驶和操作机械能力的影响方面的试验。然而,包括盐酸莫西沙星在内的氟喹诺酮类药物可能会导致患者出现中枢神经系统反应(如头晕,急性、短暂的目盲,参见【不良反应】)或急性和短时间的意识丧失(晕厥,参见【不良反应】),会损害患者的驾驶或操作机械的能力。应当建议患者在驾驶或操作机械之前考虑自己对盐酸莫西沙星是否有反应。
16. 盆腔炎性疾病
针对复杂盆腔感染患者(如伴有输卵管-卵巢或盆腔脓肿)治疗时,需考虑使用盐酸莫西沙星的注射液进行治疗,而不推荐口服莫西沙星治疗。
盆腔炎性疾病可能是由对氟喹诺酮类耐药的淋病奈瑟氏菌导致的。因而在此类患者中,莫西沙星应当与另外一种合适的抗生素(例如头孢菌素)同时使用,除非能够排除对莫西沙星耐药的淋病奈瑟氏菌。如果治疗3天后临床上无改善,应当重新考虑治疗。
1. 抗酸药、硫糖铝、复合维生素和其他含有多价阳离子的产品
喹诺酮类药物会与碱金属和过渡态金属阳离子以螯合物形式结合。喹诺酮类药物与含有铝、镁、硫酸铝、金属阳离子的口服抗酸药,或含有铁、锌复合维生素,或与处方中含有二价和三价阳离子如去羟肌苷咀嚼/缓释片或小儿口服颗粒同时使用,可能大大影响其吸收,导致血浆中的喹诺酮类药物浓度远低于预期。因此,应在使用这些药物至少4小时前或8小时后口服盐酸莫西沙星片。
2. 华法林
有报告称喹诺酮类药物,包括盐酸莫西沙星有增强华法林或其衍生物对患者的抗凝效果。此外,患者所患的传染病及其伴随炎症过程、年龄和一般状态都是抗凝活性增加的危险因素。因此,如果喹诺酮类药物与华法林或其衍生物合并使用,必须严密监控患者的凝血酶原时间、国际标准化比值(INR)或其他合适的抗凝测试。
3. 抗糖尿病药物
同时使用抗糖尿病药物和氟喹诺酮类药物的患者有报告血糖受到干扰,包括高血糖和低血糖。因此,当上述药物联用时,需密切监测血糖,如发生低血糖反应,需立即停用盐酸莫西沙星并开展适当治疗。
4. 非甾体类抗炎药(NSAIDs)
虽然在临床前研究和临床试验中均没有得到相关结论,但喹诺酮类药物和非甾体类抗炎药联用会增加患者中枢神经系统的刺激和抽搐的风险。
5. 延长QT间期的药物
有限的资料表明盐酸莫西沙星和其他有延长QT间期作用的药物联用时具有潜在药效学相互作用。已证实III类抗心律失常药索他洛尔和大剂量盐酸莫西沙星的注射液联用后对犬有进一步延长QT间期的作用。因此,应避免盐酸莫西沙星与IA类和III类抗心律失常药同时使用。
1. 慢性支气管炎急性发作
一项在美国进行的随机、双盲、对照的临床试验,评价了盐酸莫西沙星片(400mg每日一次,连用5天)对慢性支气管炎急性发作的治疗情况。
该研究共纳入629名患者,对盐酸莫西沙星片与克拉霉素片(500mg每日两次,连用10天)进行了比较。该研究评价了给药后7-17天的临床治愈率。盐酸莫西沙星片的临床治愈率为89%(222/250),克拉霉素片的临床治愈率为89%(224/251)。
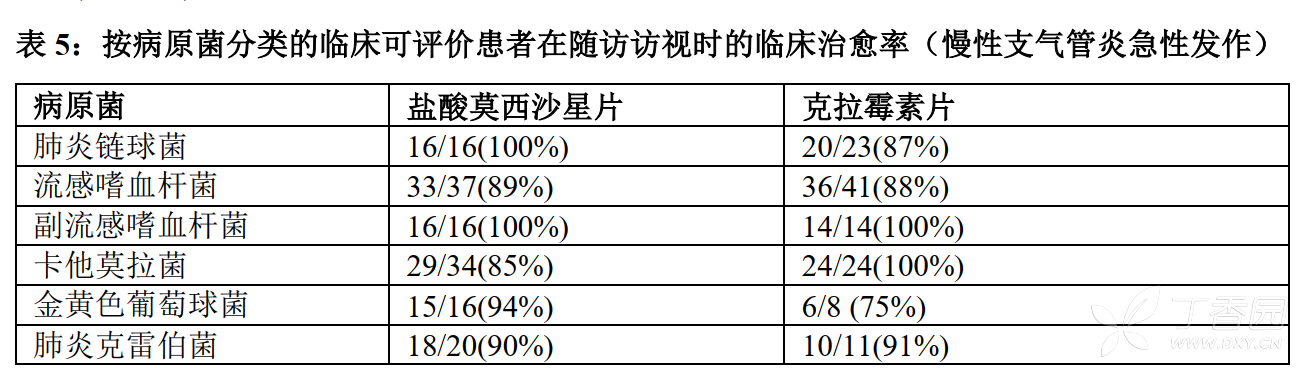 盐酸莫西沙星治疗组的微生物杀灭率(杀灭+推测杀灭)为:肺炎链球菌100%、流感嗜血杆菌89%、副流感嗜血杆菌100%、卡他莫拉菌85%、金黄色葡萄球菌94%和肺炎克雷伯菌85%。
盐酸莫西沙星治疗组的微生物杀灭率(杀灭+推测杀灭)为:肺炎链球菌100%、流感嗜血杆菌89%、副流感嗜血杆菌100%、卡他莫拉菌85%、金黄色葡萄球菌94%和肺炎克雷伯菌85%。
2. 社区获得性肺炎
在美国进行的一项随机、双盲、对照的临床试验,对盐酸莫西沙星片(400mg每日一次)与高剂量克拉霉素片(500mg每日两次)用于治疗经临床和放射检查证明患有社区获得性肺炎的患者的疗效进行了比较。该研究共纳入474名患者(其中382名患者适合纳入第14-35天随访访视时进行的疗效分析)。盐酸莫西沙星片组和高剂量克拉霉素片组中,临床可评价患者的临床治愈率分别为95%(184/194)和95%(178/188)。
在美国和加拿大进行的一项随机、双盲、对照试验,对盐酸莫西沙星IV/PO序贯给药(400mg每日一次,连续给药7-14天)与IV/PO氟喹诺酮类对照药(曲伐沙星或左氧氟沙星)用于治疗经临床和放射检查证明患有社区获得性肺炎的患者的疗效进行了比较。该研究共纳入516名患者
(其中362名患者适合纳入第7-30天治疗后访视时进行的疗效分析)。盐酸莫西沙星组和氟喹诺酮类对照组的临床治愈率分别为86%(157/182)和89%(161/180)。
在美国以外的地区进行的一项开放研究共纳入628名患者,对盐酸莫西沙星与阿莫西林/克拉维酸盐IV/PO序贯给药(1.2g静脉给药,每8小时一次/625mg口服,每8小时一次)单独给药或联合高剂量IV/PO克拉霉素(500mg每日两次)进行了比较。对照药的注射液制剂未获得FDA的批准。
给药后第5-7天,盐酸莫西沙星组的临床治愈率为93%(241/258),优于阿莫西林/克拉维酸盐±克拉霉素(85%,239/280)[莫西沙星与对照药的治愈率差异的95%置信区间为(2.9%,13.2%)]。第21-28天治疗后访视时,盐酸莫西沙星组的临床治愈率为84%(216/258),优于对照药(74%,208/280)[莫西沙星与对照药的治愈率差异的95%置信区间为(2.6%,16.3%)]。
4项社区获得性肺炎(CAP)研究按病原菌分类的临床治愈率如表6所示。 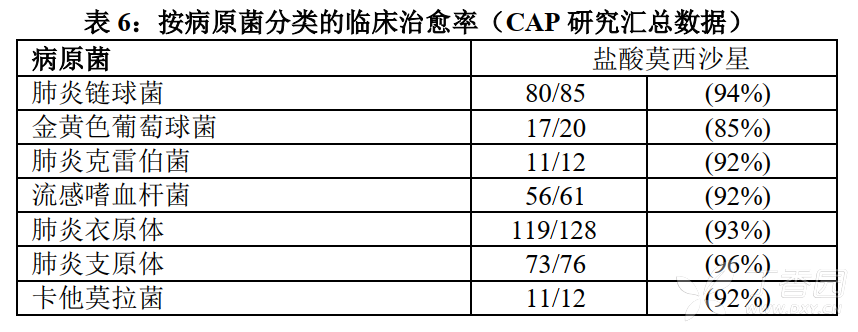
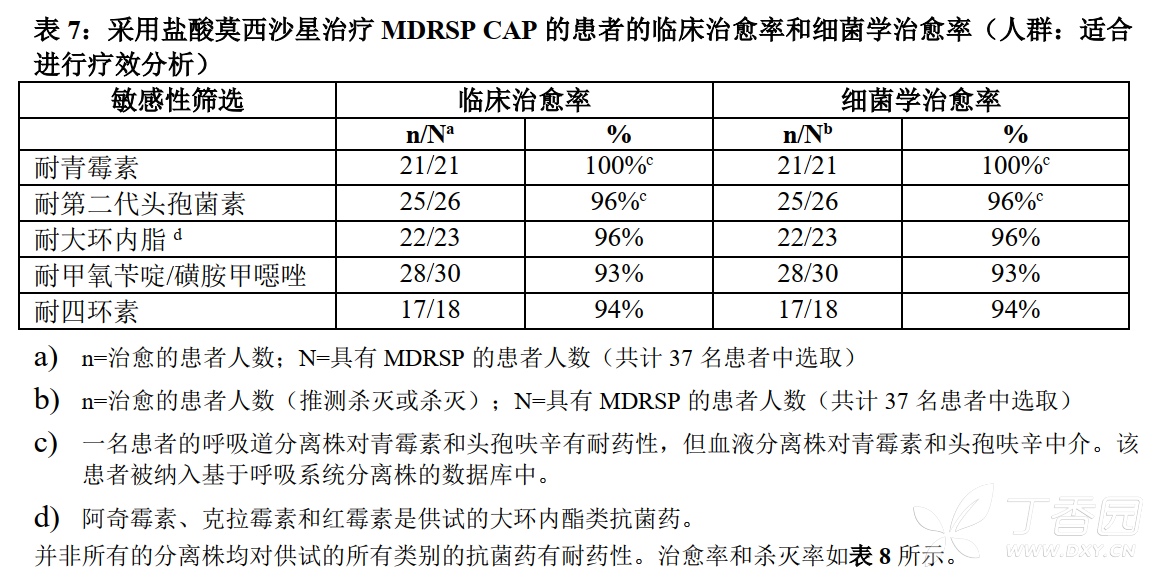
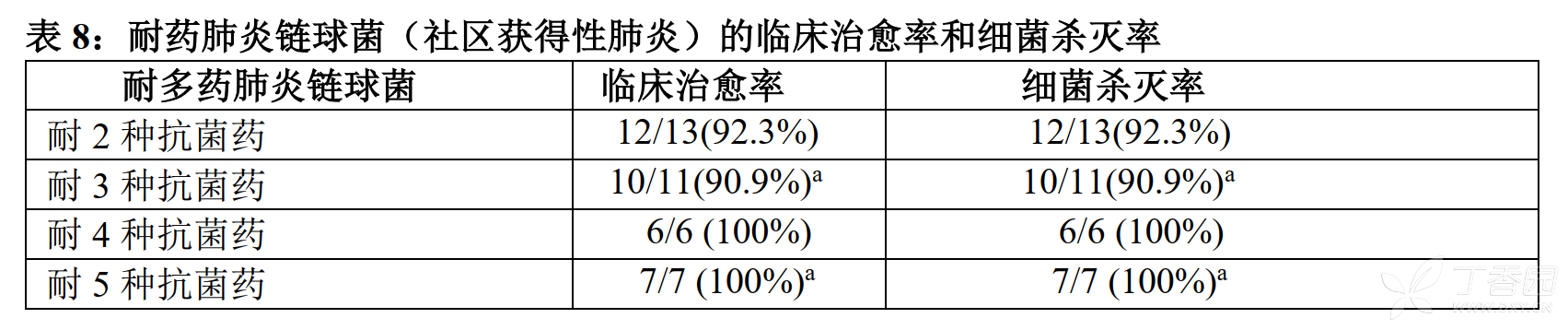
3. 由耐多药肺炎链球菌(MDRSP)引起的社区获得性肺炎
盐酸莫西沙星可有效治疗耐多药肺炎链球菌MDRSP*分离株引起的社区获得性肺炎(CAP)。在37名具有MDRSP分离株的微生物学可评价患者中,35名患者(95%)在治疗后实现临床和细菌学治愈。基于治疗患者人数的临床治愈率和细菌学治愈率如表7所示。
*耐多药的肺炎链球菌(MDRSP)包括之前已知为耐青霉素肺炎链球菌(PRSP)的分离株以及耐下列两种或以上抗生素的分离株:青霉素(MIC≥2mcg/mL)、第二代头孢菌素(比如:头孢呋辛)、大环内酯类药物、四环素类药物以及甲氧苄啶/磺胺甲噁唑。

4. 急性细菌性鼻窦炎
在美国进行的一项双盲对照研究,对盐酸莫西沙星片(400mg每日一次,连续给药10天)与头孢呋辛酯(250mg每日两次,连续给药10天)用于治疗急性细菌性鼻窦炎的情况进行了比较。该试验纳入457名适合进行疗效分析的患者。盐酸莫西沙星片组与头孢呋辛组在治疗后第7-21天进行的治愈检验访视时的临床治愈率(治愈+改善)分别为90%和89%。
另进行了一项非对照研究,以收集细菌学数据并评价成人患者采用盐酸莫西沙星片(400mg每日一次,连续给药7天)治疗时的细菌杀灭率。该研究中,患者全部行窦穿刺(n=336)。治疗后第21-37天进行的随访访视时,肺炎链球菌、卡他莫拉菌和流感嗜血杆菌的临床治愈率和杀灭率/推测杀灭率分别为97%(29/30)、83%(15/18)和80%(24/30)。
5. 非复杂性皮肤和皮肤组织感染
在美国进行的一项随机、双盲、对照的临床试验,对盐酸莫西沙星(口服,400mg每日一次,连续给药7天)与头孢氨苄盐酸盐(口服,500mg每日三次,连续给药7天)的疗效进行了比较。该研究中,有30%的患者治疗非复杂性脓肿、8%治疗疖、16%治疗蜂窝织炎、20%治疗脓疱病,26%治疗其他皮肤感染。盐酸莫西沙星组和对照组分别有17%和14%的患者施行辅助程序(切开和引流或清创)。盐酸莫西沙星组和头孢氨苄盐酸盐组中,可评价患者的临床治愈率分别为89%(108/122)和91%(110/121)。
6. 复杂性皮肤和皮肤组织感染
复杂性皮肤和皮肤结构感染(cSSSI)进行两项随机、活性对照试验。一项为双盲试验,主要在北美地区进行,对盐酸莫西沙星IV/PO序贯给药(400mg每日一次,连续给药7-14天)与IV/PO对照品β-内酰胺/β-内酰胺酶抑制剂用于治疗cSSSI患者的疗效进行了比较。该研究共纳入617名患者,其中335名患者适合进行疗效分析。
另一项为国际开放研究,对盐酸莫西沙星(400mg每日一次,连续给药7-21天)与对照品β-内酰胺/β-内酰胺酶抑制剂IV/PO序贯给药用于治疗cSSSI患者的情况进行了比较。该研究共纳入804名患者,其中632名患者适合进行疗效分析。这些研究中,盐酸莫西沙星组和对照组中分别有55%和53%的患者进行手术切开、引流或清创,该辅助操作构成本适应症治疗所必需的一部分。
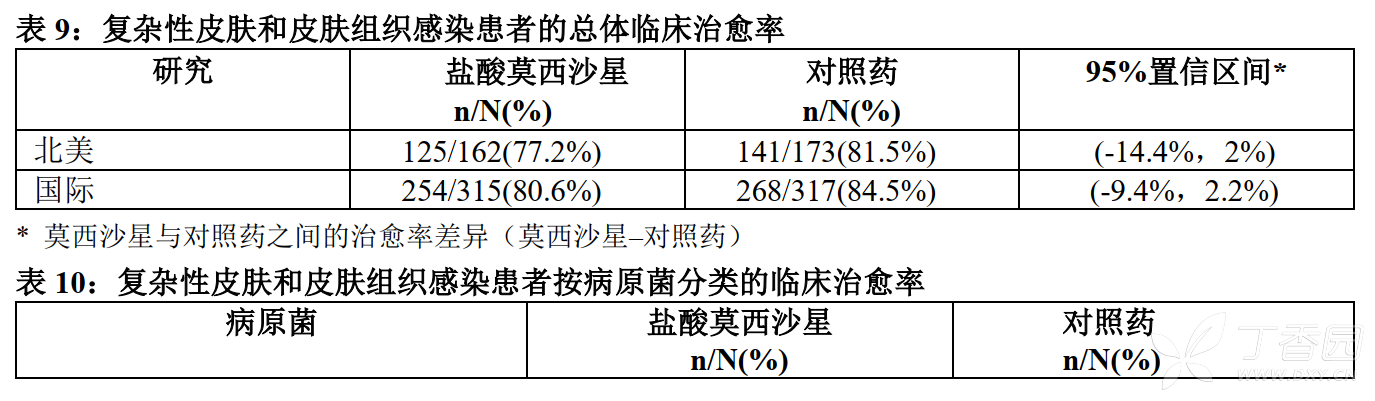
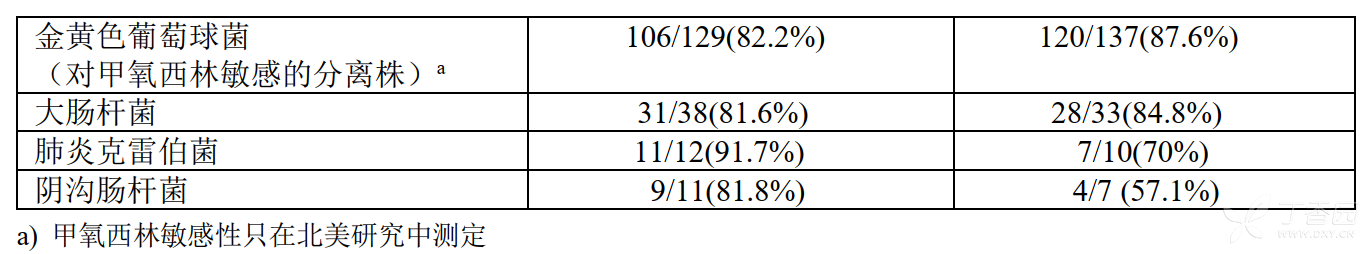
治愈率随诊断类型而变化,从感染性溃疡患者的61%到并发丹毒患者的90%。这些治愈率与对照组观察到的治愈率相似。可评价患者的总体治愈率以及按病原菌分类的临床治愈率如表9和表10所示。
7. 复杂性腹腔内感染
复杂性腹腔内感染进行了两项随机、活性对照试验。一项为双盲试验,主要在北美地区进行,对盐酸莫西沙星IV/PO序贯给药(400mg每日一次,连续给药5-14天)与哌拉西林/他唑巴坦静脉给药后口服阿莫西林/克拉维酸用于治疗复杂性腹腔内感染(cIAI)患者(包括腹膜炎、脓肿、伴穿孔的阑尾炎及肠穿孔)的疗效进行了比较。
该研究共纳入681名患者,其中379名患者被视为临床可评价患者。另一项为国际开放研究,对盐酸莫西沙星(400mg每日一次,连续给药5-14天)与头孢曲松静脉给药+甲硝唑静脉给药后口服阿莫西林/克拉维酸用于治疗cIAI患者的情况进行了比较。
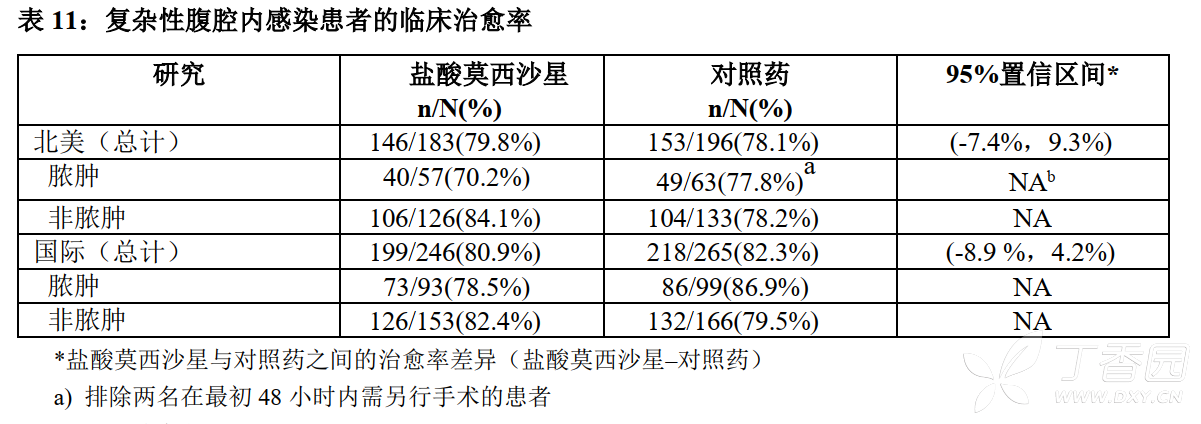
该研究共纳入595名患者,其中511名患者被视为临床可评价患者。临床可评价的人群由经手术确诊发生复杂性感染、至少给药5天以及治愈检验访视时患者进行第25-50天随访评估的受试者。临床可评价受试者的总体临床治愈率如表11所示。
8. 鼠疫
由于伦理学和可行性方面的原因,无法在肺鼠疫患者中开展盐酸莫西沙星的有效性研究。因此,这个适应症的批准是基于以动物为模型开展的一项有效性研究以及成人与动物的支持性药代动力学数据。
以患有肺鼠疫的非洲绿猴为动物模型,开展了一项随机、盲法、安慰剂对照研究。20只非洲绿猴(10只雄猴和10只雌猴)吸入平均剂量(± SD)为100±50LD50(范围为92-127LD50)的鼠疫耶尔森氏杆菌(CO92菌株)气雾剂。
该研究中,莫西沙星对鼠疫耶尔森氏杆菌菌株的最小抑菌浓度(MIC)为0.06 mcg/mL。持续发热至少4个小时,将按照人体给药方案给予莫西沙星或安慰剂,进行10天治疗。在开始研究给药前,所有研究动物均发热,发生菌血症(鼠疫耶尔森氏杆菌)。
治疗后83-139小时期间(平均115±19小时),接受安慰剂的10/10(100%)只动物死于疾病。在治疗结束后的30天内,莫西沙星治疗组的10/10(100%)只动物仍然存活。与安慰剂组相比,莫西沙星组的死亡率显著较低(生存率差异:100%,双侧检验95%精确置信区间为[66.3%,100%],p<0.0001)。
在肺鼠疫的非洲绿猴模型中,与安慰剂组相比,莫西沙星组动物生存率改善具有统计学显著性,莫西沙星的平均血浆浓度达到或超过了口服和静脉给药方案的成人的药物血浆浓度。静脉滴注400 mg莫西沙星的成人平均(±SD)峰浓度(Cmax)和总暴露量(AUC)分别为3.9±0.9 mcg/mL和39.3±8.6 mcg•h/mL。
采用人体给药方案模拟人体给药(剂量为400 mg)的非洲绿猴,在给药一天后莫西沙星的平均(±SD)峰浓度和AUC0-24分别为4.4±1.5 mcg/mL和22±8.0 mcg·h/mL。
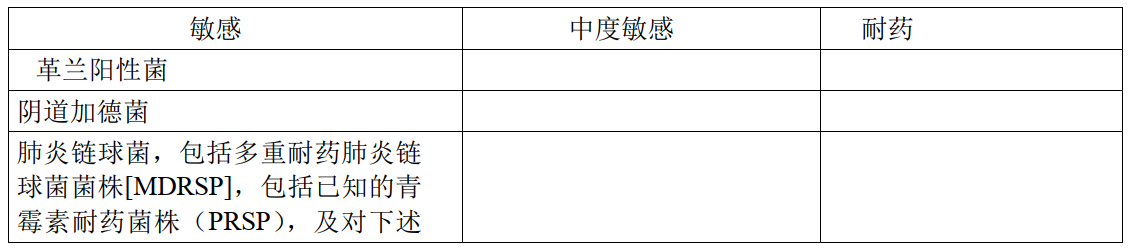


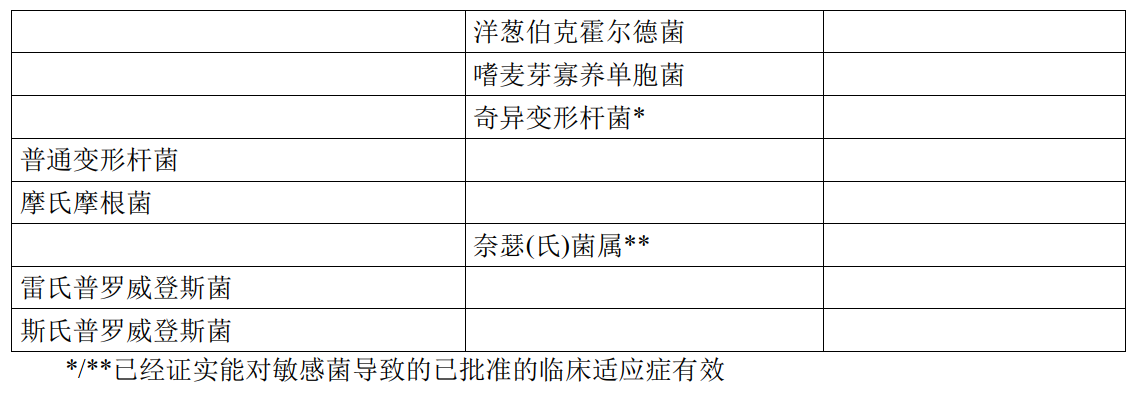
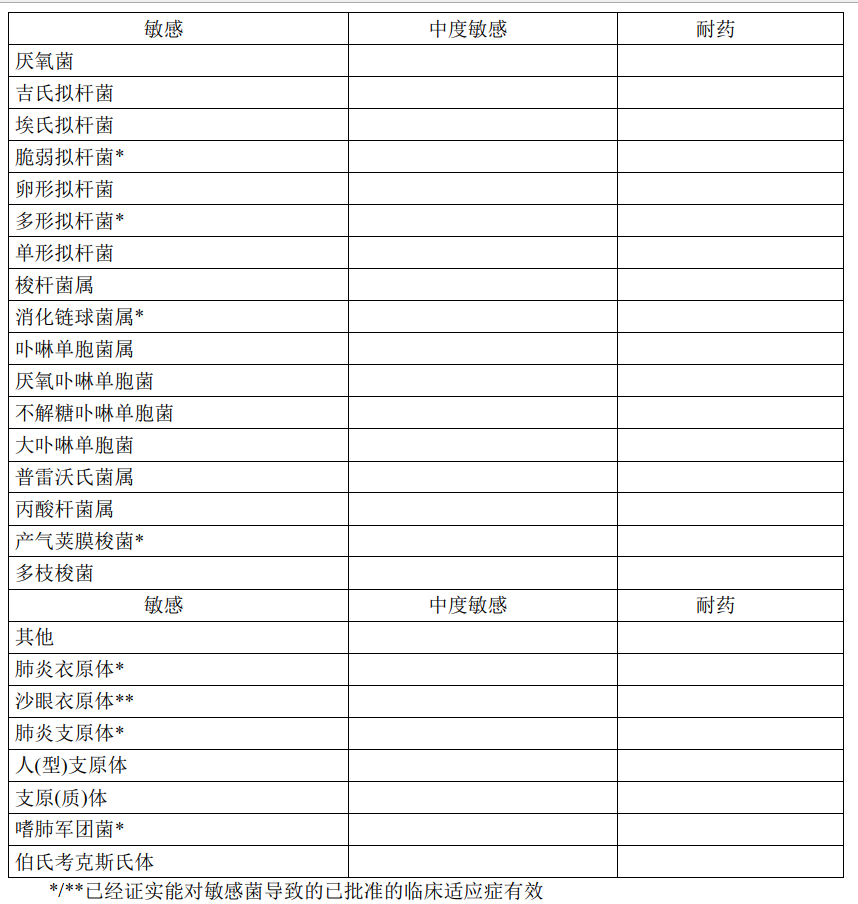
对于某些细菌的获得性耐药率可能随地理和时间而改变。局部耐药是可能出现的,特别是治疗严重感染时。上述体外敏感试验结果可用来指导判断微生物是否对莫西沙星敏感。
单剂量静脉和口服给予0.4g盐酸莫西沙星的PK/PD比较。
需住院患者的AUC/MIC90值大于125且Cmax/MIC90为8-10为临床治愈的期望值。门诊患者的参数值通常较低,AUC/MIC90大于30-40。
下表为单剂量静脉和口服给予0.4g盐酸莫西沙星的PK/PD的计算值比较: 
盐酸莫西沙星与其他喹诺酮类药物一样,毒性靶器官均为血液系统(犬及猴的骨髓细胞减少)、中枢神经系统(猴的惊厥)和肝脏(大鼠、犬及猴的肝酶升高、单细胞坏死),这些变化均于大剂量或长期使用盐酸莫西沙星后出现。
在犬体内进行的局部耐受性研究中,静脉注射盐酸莫西沙星后未出现局部不耐受的征象。经动脉内注射用药后,动脉周围软组织可见炎性变化,提示应避免经动脉内注射使用盐酸莫西沙星。
遗传毒性
Ames试验中4株(TA1535,TA1537,TA98和TA100)为阴性,中国仓鼠卵巢HPRT的突变试验和大鼠原发肝细胞的UDS试验也均为阴性。与其他喹诺酮类药物一样,盐酸莫西沙星对TA102的Ames试验为阳性,可能是由于其抑制拓扑异构酶。体外试验显示大剂量莫西沙星(300μg/ml)可导致中国仓鼠的V79细胞出现染色体异常,然而,小鼠体内微核试验为阴性结果。此外,体内试验测定其对小鼠的显性致死试验为阴性。总之,体内试验的结果充分反应了其体内的基因毒性。
生殖毒性
以大鼠、兔和猴进行的生殖毒性研究表明,盐酸莫西沙星可以通过胎盘。对大鼠(经口给药和静脉注射)和猴(经口给药)的研究表明,给予莫西沙星后未显示致畸作用和对生育力的损害。兔静脉给药20mg/kg可观察到骨骼畸形。该研究结果与已知的喹诺酮类药物对骨骼发育的影响一致。在人治疗浓度下,猴和兔的流产发生率增加。
在大鼠,当经口给药剂量为使血药浓度在人治疗剂量范围内所推荐的最大药物剂量的63倍(按mg/kg体重计算)时,会出现胎鼠体重减少、流产增多、轻度延长孕期和一些雌性和雄性幼鼠自发活动增加等现象。
致癌性
虽然有关盐酸莫西沙星致癌作用的常规长期研究尚未进行,但该药进行了基因毒性体外和体内试验。此外,对大鼠进行了对于人类的致癌作用加速试验(诱癌/促癌试验)。在大鼠的诱癌/促癌试验中未发现其有致癌的证据。
光毒性
盐酸莫西沙星对光很稳定且潜在光毒性很低。体外试验和动物试验均显示盐酸莫西沙星的光毒性较其他喹诺酮类药物小。给予小鼠一些喹诺酮类药物并同时照射紫外线,这些喹诺酮类药物可增加紫外线的光致癌作用。尚未进行盐酸莫西沙星的光致癌作用研究,在志愿者的I期研究中证实盐酸莫西沙星无潜在的光毒性。
心电图
高浓度的盐酸莫西沙星对心脏延迟整流钾电流有抑制作用,因此导致QT间期延长。犬经口给予大于90mg/kg莫西沙星进行毒理研究,导致血药浓度大于16mg/L,引起QT间期延长,但未出现心律失常。仅当累积静脉给药高于50倍人用剂量(>0.3g/kg)后,可导致血药浓度≥0.2g/L(高于静脉给药治疗浓度的30倍),可见可逆的非致命的室性心律失常。
眼毒性
大鼠和猴重复给药6个月毒性试验未见眼毒性。在犬试验中,给予高剂量(≥60mg/kg)时血浆浓度≥20mg/L,可引起视网膜电流图的变化,个别动物出现视网膜萎缩。
关节毒性
众所周知,喹诺酮类药物可以造成未成年实验动物的承重关节软骨的病变。可造成幼年犬的关节毒性的盐酸莫西沙星最小经口给药剂量是推荐最大治疗剂量(0.4g/50kg人体重)的4倍,其血药浓度比推荐治疗剂量时血药浓度高2-3倍。